Уважаемые коллеги!
На свидетельстве участника семинара, который будет сгенерирован в случае успешного выполнения Вами тестового задания, будет указана календарная дата Вашего он-лайн участия в семинаре.
Семинар "Артериальная гипертензия в 2016 г.: современные подходы к классификации, диагностике и лечению"
Проводит: Республиканский Медицинский Университет
Дата проведения:
Артериальная гипертензия (АГ) – важнейший модифицируемый фактор сердечно-сосудистого риска. Общепризнана связь повышенного артериального давления (АД) с увеличением риска развития смертельных и не-смертельных инфарктов миокарда и мозговых инсультов, а также с ускорением прогрессирования хронических заболеваний почек.
В настоящем сообщении кратко обсуждаются современные представления о классификациях, диагностике и лечении АГ. Для этого использованы материалы ряда опубликованных в 2013-2014 гг. документов, включая: 1) Рекомендации Европейского Общества Гипертензии и Европейского Общества Кардиологов (ESH / ESC) по лечению АГ, 2013; 2) Клинические Рекомендации по лечению АГ Американского Общества Гипертензии и Интернационального общества Гипертензии (ASH / ISH), 2013); 3) Восьмые Рекомендации Объединенного Национального Комитета США по ведению повышенного артериального давления у взрослых (JNC-8).
Определение. Термином АГ обозначают состояние, при котором имеет место устойчивое повышение уровней АД: систолического АД ≥ 140 мм рт.ст. и/или диастолического АД ≥ 90 мм рт.ст. Классификация уровней АД и степеней АГ представлена в таблице 1.
Таблица 1. Классификация уровней АД (мм рт.ст.) и степеней АГ
 Выделяют первичную АГ
(также применяется термин «эссенциальная АГ», у нас общепринято обозначение «гипертоническая болезнь»
), при которой повышение АД непосредственно не связано с какими-либо органными поражениями, и вторичные (или «симптоматические») АГ
, при которых АГ связана с поражениями различных органов / тканей (табл. 2).
Выделяют первичную АГ
(также применяется термин «эссенциальная АГ», у нас общепринято обозначение «гипертоническая болезнь»
), при которой повышение АД непосредственно не связано с какими-либо органными поражениями, и вторичные (или «симптоматические») АГ
, при которых АГ связана с поражениями различных органов / тканей (табл. 2).
Среди всех лиц с АГ доля пациентов с гипертонической болезнью составляет около 90%; на долю всех перечисленных в таблице 2 симптоматических АГ суммарно приходится около 10%. Среди симптоматических АГ наиболее частыми являются ренальные (до половины случаев симптоматических АГ).
Таблица 2. Классификация АГ по этиологии
|
Первичная АГ (эссенциальная АГ, гипертоническая болезнь) |
|
|
Вторичные АГ (симптоматические): |
|
|
Ренальные: 1. Ренопаренхиматозные 2. Реноваскулярные 3. АГ при ренин-продуцирующих опухолях 4. Ренопривная АГ (после нефрэктомии) |
Эндокринные: · Надпочечниковые (при нарушениях в корковом слое – синдром Кушинг, при нарушениях в мозговом слое – феохромоцитома) · Тиреоидные (при гипер- или гипотиреозе) · АГ при акромегалии, гиперпаратиреозе, карциноиде · АГ на фоне приема экзогенных гормональных препаратов (эстрогенов, глюко- и минералокортикоидов, симпатомиметиков) |
|
АГ при коарктации аорты |
АГ, обусловленная беременностью |
|
АГ, связанная с неврологическими причинами (при воспалительных и опухолевых поражениях центральной нервной системы) |
АГ, обусловленная повышенным сердечным выбросом (например, изолированная систолическая АГ при повышенной жесткости стенки аорты у пожилых, АГ при недостаточности клапана аорты, АГ при наличии артерио-венозной фистулы) |
 Классификации АГ по степени сердечно-сосудистого риска
Классификации АГ по степени сердечно-сосудистого риска
Стандартным сейчас является выделение (и указание при формулировании диагноза) степеней дополнительного сердечно-сосудистого риска при АГ (табл. 3); для этого принято учитывать наличие у пациента наряду с АГ также факторов сердечно-сосудистого риска, поражений органов-мишеней и сопутствующих заболеваний (табл. 4).
Таблица 3. Уровни дополнительного сердечно-сосудистого риска при АГ
|
АГ + (ФР, ПОМ, СЗ) |
Нормальное -120-129 / 80-84 мм рт.ст. |
Высокое нормальное – 130-139 / 85-89 |
АГ 1 степени – 140-159 / 90-99 |
АГ 2 степени – 160-179 / 100-109 |
АГ 3 степени – ≥180 / ≥110 |
|
Средний риск в популяции |
Средний риск в популяции |
Низкий дополните-льный риск |
дополните-льный риск |
||
|
Низкий дополните-льный риск |
Низкий дополните-льный риск |
Умерен-ный дополнительный риск |
Умеренный дополните-льный риск |
||
|
≥3 ФР или СД, ПОМ |
Умеренный дополните-льный риск |
Высокий дополните-льный риск |
Высокий дополните-льный риск |
Высокий дополните-льный риск |
Очень высокий дополнительный риск |
|
Очень высокий дополнительный риск |
Очень высокий дополнительный риск |
Очень высокий дополнительный риск |
Очень высокий дополнительный риск |
Очень высокий дополнительный риск |
Примечания: ФР – факторы риска, ПОМ – поражения органов-мишеней, СЗ – сопутствующие заболевания, СД – сахарный диабет (см. табл. 4). В соответствии с Фремингемскими критериями, термины «низкий», «средний», «высокий» и «очень высокий» риск означают 10-летнюю вероятность развития сердечно-сосудистых осложнений (смертельных и несмертельных) <15%, 15-20%, 20-30% и >30%, соответственно.
Таблица 4. Факторы сердечно-сосудистого риска, поражения органов-мишеней и сопутствующие заболевания при АГ
|
Факторы сердечно-сосудистого риска: · Возраст (М ≥ 55, Ж ≥ 65 лет) · Курение · Дислипидемия (общий ХС > 4,9 ммоль/л или ХС ЛПНП > 3,0 ммоль/л или ХС ЛПВП <1,0 (М) и <1,2 ммоль/л (Ж) или ТГ > 1,7 ммоль/л) · Глюкоза плазмы крови натощак ≥ чем в 2 измерениях 5,6-6,9 ммоль/л · Нарушение толерантности к глюкозе · Ожирение (индекс массы тела ≥ 30 кг/м 2) · Абдоминальное ожирение (окружность талии ≥102 см (М) и ≥88 см (Ж) · Сердечно-сосудистые заболевания у родственников до 55 лет (М) / 65 (Ж) |
|
Поражения органов-мишеней: · Высокое пульсовое АД у пожилых лиц (≥ 60 мм рт.ст.) · Гипертрофия ЛЖ – по данным ЭКГ* (индекс Соколова-Лайона > 3,5 мВ или произведение Корнелл >2440 мм х мс) или по данным эхокардиограммы** (индекс массы миокарда ЛЖ ≥ 115 г/м 2 (М) / ≥ 95 г/м 2 (Ж)) · Утолщение стенки сонных артерий (толщина комплекса интима-медиа > 0,9мм) или бляшки · Скорость распространения пульсовой волны*** (на сонных – бедренных артериях) >10 м/с · Лодыжечно-плечевой индекс**** < 0,9 · Скорость клубочковой фильтрации (СКФ) 30-60 мл/мин/1,73м 2 · Микроальбуминурия 30-300 мг/сут или мг/мл |
|
Сопутствующие заболевания: · Перенесенные инсульты, транзиторные ишемические атаки · Ишемическая болезнь сердца · Хроническая сердечная недостаточность при сниженной систолической функции левого желудочка, а также с сохранной его фракцией выброса · Хроническое заболевание почек (СКФ <30 мл/мин/1,73м 2 ; протеинурия >300 мг/сут) · Поражения периферических артерий с симптомами · Тяжелая ретинопатия (геморрагии, экссудаты, отек) |
|
Сахарный диабет: · Диагностика: гликозилированный гемоглобин ≥ 7,0% или глюкоза плазмы натощак (≥ 8 ч не есть) 2-кратно ≥7,0 ммоль/л или глюкоза через 2 ч после глюкозной нагрузки (75 г глюкозы) ≥11,1 ммоль/л |
Примечания: ХС – холестерин; ЛПНП – липопротеиды низкой плотности; ЛПВП – липопротеиды высокой плотности; ТГ – триглицериды; ЭКГ – электрокардиограмма; ЛЖ – левый желудочек; СКФ – скорость клубочковой фильтрации.
* – ЭКГ – диагностика гипертрофии ЛЖ . индекс Соколова-Лайона: SV1 + (RV5 или RV6); произведение Корнелл у мужчин: (RavL + SV3) х QRS (мс), у женщин: (RavL + SV3 +8) х QRS (мс).
** – Эхокардиографическая диагностика гипертрофии ЛЖ. Для этого в настоящее время повсеместно используется формула American Society of Echocardiography – ASE, в которой масса миокарда ЛЖ (ММЛЖ) = 0.8 x (1.04 x (КДР ЛЖ+ ТЗСЛЖ + ТМЖП) 3 – (КДР ЛЖ) 3)) + 0.6 , где КДР ЛЖ – конечно-диастолический размер ЛЖ; ТЗСЛЖ – толщина задней стенки ЛЖ в диастолу; ТМЖП – толщина межжелудочковой перегородки в диастолу. Для подсчета индекса ММЛЖ полученную при использовании этой формулы величину ММЛЖ делят на площадь поверхности тела больного (в таблице указаны нормальные значения индекса ММЛЖ при таком варианте подсчета). Некоторые эксперты считают более приемлемой индексацию ММЛЖ не на площадь поверхности тела, но на рост больного в степени 2,7 (рост 2,7) или рост в степени 1,7 (рост 1.7) – для улучшения идентификации гипертрофии ЛЖ у лиц с избыточной массой тела или с ожирением.
*** – Скорость распространения пульсовой волны оценивается с помощью механической или допплеровской регистрации пульсовой волны на сонных и бедренных артериях.
**** – Лодыжечно-плечевой индекс – отношение систолического АД на лодыжке (манжета – на дистальном отделе голени) к систолическому АД на плече.
На рисунке 1 представлен вариант шкалы SCORE, рекомендованный европейскими экспертами с целью оценки уровня сердечно-сосудистого риска для стран с исходно высоким популяционным уровнем такого риска (в т.ч. для Казахстана). Для правильного пользования шкалой следует найти клеточку, соответствующую тем показателям пола, возраста, систолического АД и общего холестерина, которые имеет конкретный пациент. Указанная в клеточке цифра представляет примерную величину 10-летнего риска смерти от сердечно-сосудистых причин (выраженной в процентах). В соответствии со шкалой SCORE выделяют следующие категории 10-летнего риска смерти от сердечно-сосудистых причин: очень высокий (≥ 10%), высокий (5-9%), умеренный (1-4%) и низкий (0%).

Рисунок 1. Шкала риска (SCORE – Systematic COronary Risk Evaluation), оценивающая 10-летний риск смерти от сердечно-сосудистых заболеваний в зависимости от пола, возраста, курения, уровней АД и общего холестерина сыворотки крови (вариант, рекомендованный экспертами ESC для стран, имеющих высокий уровень сердечно-сосудистого риска в популяции, в т.ч. для Казахстана) – пригодна для лиц общей популяции, не имеющих заболеваний сердца и сахарного диабета, в возрасте ≥ 40 лет *
Примечания: ХС – общий холестерин; * – имеются более сложные варианты шкалы, где учитываются и уровни ХС ЛПНП и ХС ЛПВП; все варианты шкал и электронные калькуляторы доступны онлайн – см. www.escardio.org
Эпидемиология
АГ является одним из наиболее распространенных хронических заболеваний. АГ – самое частое хроническое заболевание в практике врача первичного звена оказания медицинской помощи (врача общей практики – семейного врача). АГ имеет место примерно у одной трети населения большинства развитых и развивающихся стран. При анализе структуры АГ по уровням АД, примерно у 1/2 имеет место АГ 1 степени, у 1/3 – 2 степени и у 1/6 – 3 степени. Распространенность АГ увеличивается с возрастом; не менее 60% лиц в возрасте >60-65 лет имеют повышенное АД или получают антигипертензивную терапию. Среди лиц в возрасте 55-65 лет вероятность развития АГ, по данным Фремингемского исследования, составляет более 90%.
Всемирная организация здравоохранения рассматривает АГ как наиболее важную из потенциально предотвратимых причин смерти в мире .
АГ ассоциирована с увеличением сердечно-сосудистой смертности и увеличением риска сердечно-сосудистых осложнений во всех возрастных группах; среди пожилых степень этого риска имеет прямую связь с уровнем систолического АД (САД) и обратную связь с уровнем диастолического АД (ДАД).
Имеется также независимая связь между наличием АГ, с одной стороны, и риском развития сердечной недостаточности, поражений периферических артерий и снижения функции почек, с другой стороны.
По эпидемиологическим данным, в странах Запада примерно 50% больных АГ не знают о наличии у них повышенного АД (т.е. диагноз АГ у них не установлен); среди лиц с АГ лишь около 10% имеют контроль АД в пределах целевых цифр.
Изолированная систолическая АГ (ИСАГ) у пожилых
Рядом мировых экспертов рассматривается как отдельное патологическое состояние, присущее пожилым, связанное с уменьшением податливости стенки артерий; при ИСАГ увеличено САД и снижено ДАД (табл. 1). Повышение САД является важным патофизиологическим фактором, способствующим развитию гипертрофии левого желудочка сердца; снижение ДАД может приводить к ухудшению коронарного кровотока. Распространенность ИСАГ увеличивается с возрастом; у пожилых лиц это – наиболее частая форма АГ (до 80-90% всех случаев АГ).
У пожилых лиц наличие ИСАГ сопряжено с более значимым увеличением степени сердечно-сосудистого риска , чем наличие систоло-диастолической АГ (при сравнимых величинах САД).
Для оценки степени дополнительного сердечно-сосудистого риска при ИСАГ следует использовать те же уровни САД, те же обозначения факторов риска, поражений органов-мишеней и сопутствующих заболеваний, что и при систоло-диастолической АГ (табл. 1, 3, 4). При этом следует иметь в виду, что особенно низкие уровни ДАД (60-70 мм рт.ст. и ниже) ассоциированы с дополнительным повышением риска .
«АГ белого халата» («АГ в кабинете врача», «офисная АГ»)
Диагностируется, если АД, измеренное в кабинете врача, составляет ≥140/90 мм рт.ст. не менее чем в 3 случаях, при нормальных значениях АД дома и по данным амбулаторного мониторирования АД (АМАД – см «Диагностика АГ»). «АГ белого халата» более часто встречается у лиц пожилого возраста и у женщин. Считается, что сердечно-сосудистый риск у таких пациентов ниже, чем у больных с персистирующей АГ (т.е. с уровнями АД, которые превышают нормальные при измерении дома и при АМАД), но, вероятно, выше, чем у нормотензивных лиц. Подобным лицам рекомендуются изменения образа жизни, а в случае наличия высокого сердечно-сосудистого риска и / или поражения органов-мишеней – медикаментозная терапия (см в разделе «Лечение АГ»).
Диагностика АГ
Уровни АД характеризуются спонтанной вариабельностью в течение суток, а также в течение более протяженных отрезков времени (недели-месяцы).
Диагноз АГ обычно должен базироваться на данных неоднократных измерений АД , выполненных при различных обстоятельствах; стандартно констатация АГ предусматривается по данным не менее чем 2-3 визитов к врачу (во время каждого из визитов АД должно быть повышено в течение не менее чем 2 измерений) .
Если при первом визите к врачу АД лишь умеренно повышено , то повторную оценку АД следует выполнять через относительно более длительный период – через несколько месяцев (если уровень АД соответствует 1 степени АГ – табл. 1 и нет поражений органов-мишеней).
В случае, если при первом визите уровень АД повышен более значительно (соответствует 2 степени АГ – табл. 1) , либо если имеются возможно-связанные с АГ поражения органов-мишеней, либо если уровень дополнительного сердечно-сосудистого риска высокий, то повторная оценка АД должна быть сделана через относительно более короткий интервал времени (недели-дни); если же уровень АД при первом визите соответствует 3 степени АГ , если имеется отчетливая симптоматика АГ, уровень дополнительного сердечно-сосудистого риска высокий, то диагноз АГ может базироваться на данных, полученных при единственном визите к врачу.
Измерение АД
Стандартно рекомендуется измерение АД ртутным сфигмоманометром или анероидным манометром (последние получили значительное распространение в связи с тенденцией к устранению ртути из широкого использования). Независимо от вида, аппараты для измерения АД должны быть исправными , их показатели должны периодически проверяться (при сопоставлении с данными других аппаратов, обычно ртутных сфигмоманометров).
Возможно также использование полуавтоматических устройств для измерения АД ; точность их работы должна быть установлена по стандартным протоколам; показания измерений АД должны периодически проверяться при сопоставлении с данными ртутных сфигмоманометров.
|
При измерении АД следует придерживаться следующих правил: · Обеспечить пациенту возможность посидеть в течение 3-5 минут в спокойной обстановке перед измерением АД. Ноги пациента должны быть расположены не на весу. · В положении сидя нужно выполнить не менее двух измерений АД, с перерывом между ними длительностью 1-2 минуты. Если полученные значения сильно различаются (> 10 мм рт.ст.) – измерить АД в третий раз. Учитывать следует среднюю величину из проведенных измерений. · У лиц с аритмиями (например, с фибрилляцией предсердий) для повышения точности оценки АД его нужно измерить несколько раз. · Обычно следует использовать стандартного размера манжету для нагнетания воздуха (12-13 см шириной и 35 см длиной). Однако при измерении АД у лиц с большей (>32 см) или меньшей, чем обычно, окружностью плеча, нужно применять манжеты большей или меньшей длины, соответственно. · Независимо от положения тела пациента манометр должен быть расположен на уровне сердца. · При использовании аускультативного метода измерения, для оценки систолического и диастолического АД используются I (первое появление ясного постукивающего звука) и V (исчезновение постукивающего звука) тоны Короткова, соответственно. · При первом визите больного АД нужно измерять на обеих руках. Учитывать следует более высокую из полученных величин. · *Если разница уровней АД на двух руках > 20 мм рт.ст., то нужно измерить АД на двух руках еще раз. При сохранении разницы значений АД > 20 мм рт.ст. в ходе повторного измерения, последующие измерения АД нужно выполнять на той руке, где уровни АД были более высокими. · У пожилых лиц, у больных сахарным диабетом, а также при других ситуациях, когда можно предположить наличие ортостатической гипотензии, следует измерить АД через 1 и 3 минуты после вставания (с соблюдением осторожности!). Показано, что наличие ортостатической гипотензии (определяемой как снижение систолического АД на ≥ 20 мм рт.ст. или диастолического АД на ≥ 10 мм рт.ст. через 3 минуты после вставания) является самостоятельным фактором сердечно-сосудистого риска. · После второго измерения АД следует оценить частоту пульса (с помощью пальпации, в течение 30 секунд). |
Амбулаторное мониторирование АД ( АМАД) по сравнению с обычным контролем АД. АМАД позволяет избежать возможных неточностей измерения, связанных с нарушением его методики, неисправностью аппарата, волнением пациента. Этот метод также обеспечивает возможность получения данных множественных измерений АД за 24-часовой период без влияния на эмоциональный статус пациента. Он считается более воспроизводимым, чем эпизодическое измерение. Данные АМАД менее подвержены влиянию «эффекта белого халата».
Уровни АД, регистрируемые при АМАД, обычно ниже тех, что выявляются при его измерении в кабинете врача (табл. 6, 7).
Таблица 6. Определение АГ по данным измерения АД в кабинете врача и вне кабинета врача
Показания для АМАД включают: 1) неясность диагноза АГ, предположение о наличии «эффекта белого халата»; 2) необходимость в оценке ответа АД на лечение, особенно если данные измерений в кабинете врача устойчиво превышают целевые уровни АД; 3) значительную вариабельность данных, полученных при измерении АД в кабинете врача; 4) предположение о наличии резистентности АГ к лечению; 5) предположение о наличии эпизодов гипотензии.
Таблица 7. Принципы проведения АМАД
|
· АМАД – один из важнейших методов исследования у лиц, у которых предполагается наличие АГ (для ее диагностики), а также у тех, диагноз АГ у которых установлен (для оценки особенностей АГ и лечебной тактики). · АМАД позволяет избежать возможных неточностей измерения, связанных с нарушением его методики, неисправностью аппарата, волнением пациента; считается более воспроизводимым, чем эпизодическое измерение; менее подвержено влиянию «эффекта белого халата». · АМАД выполняется с использованием портативных устройств. Манжету обычно накладывают на плечо недоминирующей руки. Длительность АМАД составляет 24-25 ч (охватывает периоды бодрствования и сна) · Исходный уровень АД, измеренный устройством АМАД, не должен отличаться от того, что ранее был измерен обычным манометром, более чем на 5 мм рт.ст. В противном случае, манжета АМАД должна быть снята и надета вновь. · Больного инструктируют придерживаться обычного для него режима активности, но воздерживаться от чрезмерных нагрузок. В период нагнетания воздуха в манжету рекомендуют воздерживаться от движений и разговора, удерживать плечо по возможности неподвижным и на уровне сердца. · В ходе АМАД больному следует вести дневник, в котором отражать время приема лекарственных средств, еды, пробуждения и засыпания, а также отмечать любые симптомы, которые могут быть связаны с изменением АД. · При АМАД измерения АД обычно проводятся каждые 15 минут днем и каждые 30 мин ночью (возможны иные варианты, например, каждые 20 минут независимо от времени суток). Значительных перерывов в измерениях следует избегать. При компьютерном анализе не менее 70% всех измерений должны быть адекватного качества. · При интерпретации результатов АМАД в первую очередь следует учитывать данные среднесуточного, среднедневного и средненочного АД. Меньшее значение имеют данные измерений АД за более короткие периоды времени, а также более сложные показатели (соотношения, индексы). · Важной является оценка соотношения средненочного / среднедневного АД. В норме АД ночью снижается; лица, имеющие такое снижение («dipping»), обозначаются как «dippers» (с уровнями этого соотношения в пределах 0,8-0,9). Те, кто не показывает физиологического снижения АД ночью (при соотношении > 1,0 или, в меньшей степени, 0,9-1,0), демонстрируют более высокую частоту сердечно-сосудистых осложнений в сравнении с имеющими адекватное ночное снижение АД. Некоторые авторы также выделяют категорию лиц с чрезмерным ночным снижением АД (соотношение ≤ 0,8), однако прогностическая значимость этого феномена нуждается в уточнении. |
Мониторирование АД дома (МАДД): преимущества и современные представления (табл. 8). Этот метод становится все более распространенным, особенно с расширением применения полуавтоматических аппаратов для измерения АД.
Таблица 8. Принципы проведения МАДД
|
· Данные, получаемые при МАДД, имеют большое значение для диагностики АГ (табл. 6), оценки ее особенностей и прогноза. Так, результаты МАДД лучше коррелируют с поражением органов-мишеней, а также с сердечно-сосудистым прогнозом, чем уровни АД, полученные при измерении в кабинете врача. Представлены данные о том, что при корректном выполнении МАДД его результаты имеют столь же высокую прогностическую значимость, что и данные АМАД. · АД следует измерять ежедневно в течение не менее 3-4 последовательных дней (желательно – в течение 7 последовательных дней) – утром и вечером. АД измеряется в тихой комнате, через 5 минут отдыха, в положении больного сидя (спина и плечо, на котором измеряется АД, должны иметь опору). · Выполняется 2 измерения АД с перерывом между ними 1-2 минуты. · Результаты следует записать по стандартной форме сразу же после измерения. · Результат МАДД представляет собой усредненные данные всех измерений, за исключением показаний, полученных в 1-й день. · Интерпретировать результаты МАДД должен врач. · Большинство пациентов с АГ (при отсутствии когнитивных нарушений и физических ограничений) должны быть обучены методике самоконтроля АД. · Самоконтроль АД может быть не показан у лиц с чрезмерной тревожностью и фобиями (где более предпочтительно АМАД), при очень большой окружности плеча, при значимой нерегулярности пульса (например, при фибрилляции предсердий), при очень выраженном повышении жесткости стенки сосудов (все имеющиеся для измерения АД портативные полуавтоматические аппараты используют осциллометрический метод, который может обусловливать искажение результатов у таких больных). |
Обследование больных с АГ
Обследование больных с АГ (включая сбор анамнеза – таблица 9, части 1 и 2; объективное исследование – таблица 10; а также лабораторные и инструментальные исследования – таблица 11) должно быть направлено на поиск:
- провоцирующих АГ факторов;
- поражений органов-мишеней;
- данных о наличии симптоматических АГ;
- клинических проявлений сердечно-сосудистых осложнений (хронической сердечной недостаточности, сосудисто-мозговых и периферических сосудистых осложнений и др.);
- сопутствующих заболеваний / состояний (сахарного диабета, фибрилляции предсердий, нарушений когнитивной функции, частых падений, шаткости при ходьбе и т.д.), которые могут повлиять на выбор лечебной тактики.
Таблица 9. Особенности сбора анамнеза у больных с АГ (1 часть)
|
Определение периода времени, в течение которого больному известно |
|
Поиск возможных причин симптоматических АГ: 1. Семейный анамнез ХЗП (например, поликистоз почек) 2. Данные анамнеза о наличии ХЗП (в т.ч. эпизоды дизурии, макрогематурии), о злоупотреблении анальгетиками, НПВП 3. Прием лекарственных препаратов, которые могут способствовать повышению АД (пероральные контрацептивы, вазоконстрикторные капли в нос, глюко- и минералокортикоиды, НПВП, эритропоэтин, циклоспорин) 4. Прием амфетаминов, кофеина, лакрицы (солодка) 5. Эпизоды потливости, головных болей, тревоги, сердцебиений (феохромоцитома) 6. Эпизоды мышечной слабости и судорог (гиперальдостеронизм) 7. Симптомы, заставляющие предположить возможность нарушения функции щитовидной железы |
|
Оценка факторов сердечно-сосудистого риска: 1. Наличие в индивидуальном или семейном анамнезе АГ, сердечно-сосудистых заболеваний, дислипидемии, сахарного диабета (полиурия, уровни глюкозы, антигипергликемические препараты) 2. Курение 3. Диетические привычки (поваренная соль, жидкость) 4. Масса тела, ее недавняя динамика. Ожирение 5. Объем физических нагрузок 6. Храп, нарушения дыхания во сне (в т.ч. со слов партнера) 7. Низкий вес при рождении 8. Для женщин – перенесенные преэклампсии при беременности |
Примечание: НПВП – нестероидные противовоспалительные препараты
Таблица 9. Особенности сбора анамнеза у больных с АГ (2 часть)
|
Данные о поражении органов-мишеней и сердечно-сосудистых заболеваниях: 1. Головной мозг и глаза: головная боль, головокружения, нарушения зрения, двигательные нарушения, нарушения чувствительности, перенесенные транзиторные ишемические атаки / инсульты, процедуры каротидной реваскуляризации. 2. Сердце: боль в грудной клетке, одышка, отеки, синкопы, сердцебиения, нарушения ритма (особенно фибрилляция предсердий), перенесенные инфаркты миокарда, процедуры коронарной реваскуляризации. 3. Почки: жажда, полиурия, никтурия, макрогематурия. 4. Периферические артерии: похолодание конечностей, перемежающаяся хромота, дистанция безболевой ходьбы, перенесенные процедуры периферической реваскуляризации. 5. Храп / хронические заболевания легких / апноэ во сне. 6. Когнитивная дисфункция. |
|
Данные о лечении АГ: 1. Антигипертензивные препараты в настоящее время. 2. Антигипертензивные препараты в прошлом. 3. Данные о приверженности и неприверженности к лечению. 4. Эффективность и побочные эффекты препаратов. |
Таблица 10. Особенности объективного исследования больных с АГ
(поиск симптоматических АГ, поражения органов-мишеней, ожирения)
|
Поиск симптоматических АГ: 1. Выявление при осмотре особенностей, типичных для синдрома Кушинга. 2. Кожные признаки нейрофиброматоза (феохромоцитома). 3. Пальпация увеличенных почек (поликистоз). 4. При аускультации живота – шумы над проекциями почечных артерий (реноваскулярная АГ). 5. При аускультации сердца и проекций крупных сосудов – шумы, характерные для коарктации аорты, иных поражений аорты (расслоение, аневризмы), поражений артерий верхних конечностей. 6. Ослабление пульса и снижение давления на бедренных артериях по сравнению с таковым на плечевых артериях (коарктация аорты, иные поражения аорты (расслоение, аневризмы), поражения артерий нижних конечностей). 7. Значительная разница в уровнях АД, измеренного на правой и левой плечевых артериях – > 20 мм рт.ст. систолического АД и / или > 10 мм рт.ст. диастолического АД (коарктация аорты, стеноз подключичной артерии). |
|
Поиск поражений органов-мишеней: 1. Головной мозг: нарушения движения, нарушения чувствительности. 2. Сетчатка: нарушения на глазном дне. 3. Сердце: частота сердечных сокращений, верхушечный толчок, границы относительной сердечной тупости, 3-й и 4-й тоны сердца, шумы, нарушения ритма, хрипы в легких, периферические отеки. 4. Периферические артерии: отсутствие, снижение или асимметрия пульса, холодные конечности, ишемические изменения кожи. 5. Сонные артерии: систолические шумы. |
|
Оценка наличия ожирения: 1. Рост и вес. 2. Подсчет индекса массы тела: вес / рост 2 (кг/м 2). 3. Окружность талии измеряется в положении стоя на уровне посредине между нижним краем реберной дуги и гребнем подвздошной кости. |
Таблица 11. Лабораторные и инструментальные исследования при АГ
|
Рутинные исследования: |
|
|
1. Общий анализ крови 2. Глюкоза плазмы натощак 3. Общий холестерин, липопротеиды низкой и высокой плотности сыворотки 4. Триглицериды сыворотки |
5. Натрий и калий сыворотки 6. Мочевая кислота сыворотки 7. Креатинин сыворотки, подсчет скорости клубочковой фильтрации 8. Анализ мочи, тест на микроальбуминурию 9. ЭКГ в 12 отведениях |
|
Дополнительные исследования (с учетом данных анамнеза, объективного исследования и результатов рутинных исследований): |
|
|
1. Гликозилированный гемоглобин (если глюкоза плазмы > 5,6 ммоль/л и у лиц с сахарным диабетом) 2. Натрий и калий мочи 3. АМАД и МАДД 4. Эхокардиография 5. Холтеровское мониторирование ЭКГ 6. Нагрузочные тесты для выявления коронарной ишемии |
7. Ультразвуковое исследование сонных артерий 8. Ультразвуковое исследование периферических артерий, органов брюшной полости 9. Оценка скорости распространения пульсовой волны 10. Определение лодыжечно-плечевого индекса 11. Осмотр глазного дна |
|
Исследования, которые проводятся в условиях специализированной помощи: |
|
|
1. Дальнейший поиск мозговых, сердечных, почечных и сосудистых поражений (при резистентной и осложненной АГ) 2. Поиск причин симптоматических АГ, которые предполагаются с учетом данных анамнеза, объективного исследования и ранее проведенных обследований |
|
Лечение АГ
Благоприятные эффекты контроля АД в пределах целевых уровней у лиц с АГ (по данным РКИ и мета-анализов).
Показано уменьшение сердечно-сосудистой смертности и частоты сердечно-сосудистых осложнений, менее выраженный эффект на общую смертность. Также отмечается отчетливое уменьшение риска развития хронической сердечной недостаточности.
Снижение риска инсультов на фоне антигипертензивной терапии более выражено, чем уменьшение риска коронарных осложнений. Так, снижение диастолического АД всего на 5-6 мм рт.ст. приводит к уменьшению риска развития инсульта в течение 5 лет приблизительно на 40%, а ишемической болезни сердца – примерно на 15%.
Чем более выражена степень снижения АД (в пределах целевых уровней), тем выше благоприятное действие на прогноз.
Перечисленные благоприятные эффекты показаны также у лиц пожилого возраста, в т.ч. у имеющих изолированную систолическую АГ. Благоприятные эффекты отмечены у больных разных этнических групп (в белокожих, чернокожих, азиатских популяциях и др.).
Цели лечения АГ. Основная цель лечения АГ – это снижение сердечно-сосудистого риска, уменьшение риска развития ХСН и хронической почечной недостаточности . Благоприятные эффекты лечения должны быть соотнесены с риском, сопряженным с возможными осложнениями лечения. В лечебной тактике важно предусмотреть меры, направленные на коррекцию выявленных у больного потенциально корригируемых факторов сердечно-сосудистого риска, включая курение, дислипидемию, абдоминальное ожирение, сахарный диабет.
Целевые уровни АД, рекомендуемые экспертами Европы и США в ходе антигипертензивной терапии, представлены в табл. 12. Для категории пожилых больных с АГ важно иметь в виду, что у них уровни АД обычно более значимо варьируют; что они более склонны к развитию эпизодов гипотензии (в т.ч. ортостатической, постуральной гипотензии). Выбор целевого уровня АД для конкретного больного должен быть индивидуальным.
Таблица 12. Целевые уровни АД для больных АГ
|
Целевое АД, |
|
|
Неосложненная АГ |
|
|
АГ в сочетании с ИБС (в т.ч. у постинфарктных) |
|
|
АГ после инсульта |
|
|
АГ в сочетании с поражениями периферических артерий |
|
|
АГ в сочетании с ХЗП (при протеинурии < 0,15 г/л) |
|
|
АГ в сочетании с ХЗП (при протеинурии ≥ 0,15 г/л) |
|
|
АГ в сочетании с сахарным диабетом 1 и 2 типа |
|
|
АГ у беременных |
|
|
АГ у больных в возрасте 65 лет и старше |
Систолическое 140 – 150 |
|
АГ у ослабленных пожилых лиц |
На усмотрение врача |
Примечание. * – при невысоких уровнях «доказательной базы».
Нефармакологическое лечение
Перечисленные ниже изменения стиля жизни способствуют снижению АД и уменьшению сердечно-сосудистого риска:
- Снижение массы тела для пациентов с ожирением (если индекс массы тела более 30 кг/м 2). Показано, что у подобных пациентов стойкое уменьшение массы тела на 1 кг сопровождается снижением систолического АД на 1,5-3 мм рт.ст., диастолического АД – на 1-2 мм рт.ст.
- Регулярные физические нагрузки на воздухе (для гемодинамически стабильного пациента – не менее 150 (а лучше – не менее 300) минут в неделю; у многих больных достаточно быстрой ходьбы на протяжении 30-45 минут ежедневно или не реже 5 раз в неделю). Изометрические нагрузки (например, подъем тяжестей) способствуют повышению АД, их желательно исключить.
- Уменьшение употребления поваренной соли . Показано, что снижение потребляемой соли до 5,0 г/сут (столько ее содержится в 1/2 чайной ложки) ассоциируется со снижением систолического АД на 4-6 мм рт.ст., диастолического АД – на 2-3 мм рт.ст. Снижение АД вследствие уменьшения употребления соли более выражено у лиц пожилого возраста. В качестве достаточно действенной меры (способствующей снижению приема соли примерно на 30%) может быть использована рекомендация убрать со стола солонку.
- Уменьшение употребления алкоголя.
- Уменьшение употребления насыщенных жиров (жиров животного происхождения).
- Увеличение употребления свежих фруктов и овощей (суммарно желательно около 300 г/сутки),
- Прекращение курения .
Фармакологическое лечение
Фармакологическое лечение (табл. 13) требуется большинству больных с АГ , основная цель этого лечения – улучшение сердечно-сосудистого прогноза.
Таблица 13. Общие вопросы фармакологического лечения при АГ
|
Медикаментозная терапия АГ (в сочетании с немедикаментозными лечебными подходами) при устойчивом поддержании уровней АД в пределах целевых значений способствует значительному улучшению сердечно-сосудистого (с уменьшением риска развития смертельных и несмертельных мозговых инсультов и инфарктов миокарда), а также почечного прогноза (со снижением темпа прогрессии почечных поражений). |
|
Лечение (немедикаментозное и медикаментозное) необходимо начинать как можно раньше и проводить его постоянно, как правило в течение всей жизни. Понятие «курсового лечения» к антигипертензивной терапии неприменимо. |
|
· Пожилым пациентам с АГ медикаментозную антигипертензивную терапию рекомендовано начинать при уровнях систолического АД ≥ 160 мм рт.ст. (I / A). Антигипертензивные препараты могут назначаться пожилым лицам в возрасте до 80 лет и при уровнях систолического АД в пределах 140-159 мм рт.ст., если они хорошо переносятся (IIb / C) · До получения дополнительных данных не рекомендовано начинать антигипертензивную терапию лицам с высоким нормальным АД – 130-139 / 85-89 мм рт.ст. (III / А). Эта рекомендация в первую очередь распространяется на лиц, не имеющих сопутствующих сердечно-сосудистых поражений. |
|
В лечении больных с АГ наиболее часто используются 5 классов антигипертензивных препаратов : диуретики, блокаторы кальциевых каналов, ингибиторы АПФ, сартаны, бета-адреноблокаторы. Для препаратов этих классов имеются крупные исследования, демонстрирующие их благоприятные эффекты на прогноз. Могут также применяться и иные классы антигипертензивных средств (относящиеся ко «второй линии»). |
|
Широкое распространение имеет (способствует повышению эффективности и безопасности лечения). Оправдано использование фиксированных комбинированных препаратов (улучшает «приверженность» пациента). |
|
Предпочтение отдается антигипертензивным препаратам продленного действия ( в т.ч. ретардным формам). |
|
После назначения антигипертензивной терапии врач должен осмотреть больного не позднее чем через 2 недели . При недостаточном снижении АД следует увеличить дозу препарата, или поменять препарат, или дополнительно назначить препарат иного фармакологического класса. В дальнейшем пациента следует регулярно осматривать (каждые 1-2 недели) пока не будет достигнут удовлетворительный контроль АД . После стабилизации АД осматривать больного следует каждые 3-6 месяцев (при удовлетворительном самочувствии). |
Показано, что применение антигипертензивных препаратов у больных АГ в возрасте как до 80, так и ≥80 лет сопровождается улучшением сердечно-сосудистого прогноза. Адекватное фармакологическое лечение АГ не оказывает неблагоприятного действия на когнитивную функцию у пожилых больных, не повышает риск развития деменции; более того, оно, вероятно, может такой риск снижать.
Лечение должно начинаться с малых доз , которые постепенно при необходимости можно повышать. Весьма желателен выбор препаратов с суточной продолжительностью действия .
В таблицах 14–17 представлены классификации различных классов антигипертензивных препаратов; место сартанов более подробно рассмотрено далее.
Таблица 14. Диуретики в лечении АГ (адаптировано из ISH/ASH, 2013)
|
Название |
Дозы (мг/сут) |
Кратность приема |
|
|
Тиазидовые: |
|||
|
Гидрохлортиазид* |
|||
|
Бендрофлуметиазид |
|||
|
Тиазидоподобные: |
|||
|
Индапамид |
|||
|
Хлорталидон |
|||
|
Метолазон |
|||
|
Петлевые: |
|||
|
Фуросемид |
по 20 мг 1 р/сут |
по 40 мг 2 р/сут # |
|
|
Торасемид |
|||
|
Буметанид |
|||
|
Калий-сберегающие: |
|||
|
Спиронолактон** |
|||
|
Эплеренон ** |
|||
|
Амилорид |
|||
|
Триамтерен |
|||
Примечания: * – входит в состав фиксированной комбинации телмисартана с гидрохлоротиазидом; ** – относятся к антагонистам минералокортикоидных рецепторов (антагонистам альдостерона); # – при сниженной функции почек могут требоваться более высокие дозы.
Таблица 15. Блокаторы кальциевых каналов (антагонисты кальция) при АГ (адаптировано из ISH/ASH, 2013)
|
Название |
Дозы (мг/сут) |
Кратность приема |
|
|
Дигидропиридиновые: |
|||
|
Амлодипин* |
|||
|
Исрадипин |
По 2,5 2 р/сут |
По 5-10 2 р/сут |
|
|
Лацидипин |
|||
|
Лерканидипин |
|||
|
Нифедипин продленного действия |
|||
|
Нитрендипин |
|||
|
Фелодипин |
|||
|
Недигидропиридиновые (ЧСС**-снижающие): |
|||
|
Верапамил |
|||
|
Дилтиазем |
|||
Примечания:
* – входит в состав фиксированной комбинации телмисартана с амлодипином;
** – ЧСС – частота сердечных сокращений.
Таблица 16. Ингибиторы АПФ при АГ (адаптировано из ISH/ASH, 2013)
Таблица 17. β-адреноблокаторы при АГ (адаптировано из ISH/ASH, 2013)
|
Название |
Дозы (мг/сут) |
Кратность приема |
|
|
Атенолол* |
|||
|
Бетаксолол |
|||
|
Бисопролол |
|||
|
Карведилол |
По 3,125 2 р/с |
По 6,25-25 2 р/д |
|
|
Лабеталол |
|||
|
Метопролола сукцинат |
|||
|
Метопролола тартрат |
По 50-100 2 р/с |
||
|
Небиволол |
|||
|
Пропранолол |
По 40-160 2 р/с |
||
Примечание: * – в настоящее время имеется отчетливая тенденция к сокращению использования атенолола в лечении АГ и ишемической болезни сердца.
Место сартанов (антагонистов рецепторов ангиотензина II )
в лечении АГ
В Рекомендациях экспертов ESC / ESH – 2013, ASH / ISH – 2013 и JNC-8 – 2014 сартаны рассматриваются в качестве одного из основных, наиболее часто применяемых классов антигипертензивных препаратов. Далее по тексту, а также в таблицах 18–19 представлены основные данные, касающиеся этого класса препаратов, которые приводятся в обсуждаемых нами мировых Рекомендациях.
В таблице 18 показаны дозировки и кратность применения сартанов при АГ.
Таблица 18. Сартаны в лечении АГ (адаптировано из ISH/ASH, 2013)
Некоторые фармакологические особенности сартанов представлены в таблице 19.
Таблица 19. Некоторые фармакологические особенности сартанов (адаптировано из Kaplan NM, Victor RG, 2010)
|
Препарат * |
Период полу-выведения, ч |
Актив-ный метаболит |
Влияние приема пищи на абсорбцию |
Путь |
Дополнительные |
|
Азисартан |
Почки – 42%, печень – 55% |
||||
|
Валсартан |
Почки – 30%, печень – 70% |
||||
|
Ирбесартан |
Почки – 20%, печень – 80% |
Слабый агонист PPARγ-рецептора** |
|||
|
Кандесартан |
Почки – 60%, печень – 40% |
||||
|
Лосартан |
Почки – 60%, печень – 40% |
Урикозурические |
|||
|
Олмесартан |
Почки – 10%, печень -90% |
||||
|
Телмисартан |
Почки – 2%, печень – 98% |
Агонист PPARγ-рецептора** |
|||
|
Эпросартан |
Почки – 30%, печень – 70% |
Симпатолитик |
Примечания: * – для всех сартанов имеются фиксированные комбинации с тиазидовыми /тиазидоподобными диуретиками; ** – влияние на пероксисомный пролифератор-активируемый рецептор-γ более сильное у телмисартана, менее выражено у ирбесартана – обеспечивает дополнительные благоприятные эффекты на метаболизм глюкозы и липидов.
Сартаны, как и ингибиторы АПФ, противодействуют ренин-ангиотензиновой системе. Они снижают артериальное давление, блокируя действие ангиотензина II на его АТ1-рецептор, и тем самым блокируют сосудосуживающее действие этих рецепторов.
Сартаны хорошо переносятся. Они не вызывают развития кашля; при их использовании крайне редко возникает ангионевротический отек; их эффекты и преимущества сходны с таковыми у ингибиторов АПФ. Поэтому, как правило, их применение предпочтительней, чем использование ингибиторов АПФ. Как и ингибиторы АПФ, сартаны могут повышать уровень сывороточного креатинина до 30%, в основном из-за уменьшения давления в почечных клубочках и снижения скорости клубочковой фильтрации. Эти изменения, обычно функциональные, обратимые (транзиторные) и не ассоциированы с долгосрочным снижением функции почек (рассматриваются как безвредные).
Сартаны не имеют дозозависимых побочных эффектов, что позволяет уже на начальном этапе лечения использовать средние или даже максимальные утвержденные дозы (т.е. не требует титрования).
Сартаны имеют те же благоприятные эффекты на сердечно-сосудистый и почечный прогноз, что и ингибиторы АПФ.
Как и ингибиторы АПФ, сартаны оказывают более выраженный антигипертензивный (и органопротекторный) эффект на белокожих и азиатских пациентов; менее выраженный – на чернокожих пациентов, однако при использовании сартанов в комбинации с любым блокатором кальциевых каналов или диуретиком эффект лечения становиться независимым от расы.
Единодушной является рекомендация не применять комбинацию сартанов с ингибиторами АПФ; каждый из этих лекарственных средств оказывает благоприятные рено-протекторные эффекты, но в комбинации они могут оказывать негативное действие на почечный прогноз.
В начале использования сартанов у лиц, которые уже принимают диуретики, может быть полезным пропустить прием диуретика для предотвращения резкого снижения АД.
Сартаны не должны применяться у беременных, особенно во 2 и 3 триместрах, поскольку они могут подвергать риску нормальное развитие плода.
Возможности телмисартана
(включая фиксированные комбинации
с гидрохлоротиазидом и с амлодипином).
Телмисартан – один из наиболее изученных и эффективных представителей класса сартанов, он характеризуется мощным и устойчивым антигипертензивным действием, наличием комплекса органопротекторных и благоприятных метаболических эффектов, высоким уровнем “доказательной базы” по позитивному влиянию на сердечно-сосудистый, цереброваскулярный и почечный прогноз, полученной в крупнейших рандомизированных контролируемых исследованиях. Более детальная характеристика телмисартана представлена в таблице 20.
Необходимо обратить внимание на наличие также двух вариантов фиксированных комбинаций оригинального телмисартана – сочетание с гидрохлоротиазидом (таблетки по 40/12,5 мг и по 80,12,5 мг – табл. 20) и сочетание с амлодипином (таблетки по 80/5 мг и по 80/10 мг – табл. 21). С учетом приоритетного места, которое сейчас отводится комбинированной антигипертензивной терапии (см. ниже), их использование может рассматриваться как один из важных компонентов повседневной тактики лечения АГ.
Таблица 20. Общая характеристика телмисартана и фиксированной комбинации телмисартана с гидрохлоротиазидом – 1 часть
|
· Телмисартан (таблетки по 80 мг), представлена и фиксированная комбинация телмисартана с гидрохлоротиазидом в составе соответственно 40 и 12,5 мг в таблетке, а также 80 и 12,5 мг в таблетке. · Телмисартан – представитель одного из 5 основных классов антигипертензивных препаратов. Также используется в лечении больных с хронической ИБС, сахарным диабетом, хроническими заболеваниями почек. · Является одним из наиболее изученных представителей класса сартанов. Обладает авторитетной «доказательной базой» о положительном влиянии на сердечно-сосудистый, цереброваскулярный и почечный прогноз (программа ONTARGET / TRANSCEND / PROFESS и др.). · Доказаны позитивные метаболические эффекты телмисартана (с уменьшением инсулинорезистентности, снижением уровней гликемии, гликозилированного гемоглобина, холестерина липопротеидов низкой плотности, триглицеридов). Это позволяет широко применять его у лиц с сахарным диабетом, предиабетом, метаболическим синдромом, ожирением. · Для телмисартана имеются масштабные данные в отношении безопасности. Он не вызывает развития кашля (в отличие от ингибиторов АПФ). В той же мере, что и ингибиторы АПФ, снижает риск развития инфаркта миокарда у лиц с повышенным сердечно-сосудистым риском. Не увеличивает риск развития онкологических заболеваний. Препарат не применяется у беременных и кормящих. Его не следует сочетать с ингибиторами АПФ. |
|
· Телмисартан селективно ингибирует связывание ангиотензина II (AII) с 1 типом рецепторов к нему (АТ1) на клетках-мишенях. При этом блокируются все известные эффекты AII на эти рецепторы (в т.ч. вазоконстрикторные, альдостерон-секретирующие и др.). · При его использовании снижаются уровни альдостерона плазмы, С-реактивного белка и провоспалительных цитокинов. · Период полувыведения – наиболее значительный в сравнении с другими сартанами, он составляет от 20 до 30 часов. Максимальная концентрация в плазме достигается через 1 ч после приема, отчетливый антигипертензивный эффект – уже через 3 ч. Метаболизируется в печени; в этой связи является высокобезопасным при сниженной функции почек. · Применение – независимо от приема пищи. Начальная доза – 20-40 мг/сут на 1 прием, при необходимости – до 80 мг/сут. У лиц со снижением функции печени суточная доза – не более 40 мг. |
Таблица 20. Общая характеристика телмисартана и фиксированной комбинации телмисартана с гидрохлоротиазидом – 2 часть
|
· Антигипертензивные эффекты телмисартана хорошо изучены. Показаны: 1) высокий процент «ответчиков» при использовании дозы 80 мг/сут – с достижением целевых цифр АД, по данным суточного мониторирования, среди лиц с АГ в целом – до 69-81%; 2) плавность и устойчивость снижения АД, достижение максимума этого эффекта примерно через 8-10 недель от начала применения; 3) сохранение антигипертензивного действия на протяжении 24 ч при однократном приеме в течение суток; 4) отличная защита от повышения АД в ранние утренние часы (что нередко представляет непосредственную причину развития сердечно-сосудистых осложнений у лиц с АГ); 5) отсутствие тахифилаксии (снижение выраженности антигипертензивного действия) при многомесячном применении; 5) отсутствие «синдрома отмены»; 6) дополнительное значимое возрастание антигипертензивного эффекта при сочетанном применении с гидрохлоротиазидом; 7) плацебо-подобная переносимость. · Представлены доказательства разнопланового органо-протекторного действия телмисартана : 1) регрессия гипертрофии левого желудочка; 2) снижение жесткости артерий и уменьшение эндотелиальной дисфункции; 3) уменьшение микроальбуминурии и протеинурии у больных с АГ и сахарным диабетом 2 типа. · Подтвержденная эффективность, отличная переносимость, органопротекция и высокая приверженность больных к лечению мотивируют возможность использования препаратов телмисартана и фиксированной комбинации телмисартана с гидрохлоротиазидом у самого широкого контингента пациентов с АГ . Применение этих лекарственных средств оправдано у лиц с АГ независимо от пола и возраста, включая как больных с неосложненной АГ, так и лиц, имеющих сочетание АГ с метаболическим синдромом, гиперлипидемиями, ожирением, сахарным диабетом (1 или 2 типов), хронической ИБС, хроническими заболеваниями почек (как диабетическими, так и недиабетическими), а также пост-инсультных пациентов с АГ. |
Таблица 21. Характеристика оригинальной фиксированной комбинации телмисартана (80 мг) и амлодипина (5 мг или 10 мг) – 1 часть
|
Общая характеристика: · Каждый из компонентов этой комбинации – представитель одного из наиболее часто применяемых классов антигипертензивных препаратов: телмисартан – антагонист рецепторов ангиотензина II; амлодипин – блокатор кальциевых каналов. · Комбинация сартана с блокатором кальциевых каналов оправдана с патофизиологической и клинической точек зрения (например, взаимное усиление антигипертензивного действия, снижение риска развития отеков в ответ на амлодипин ). Эта комбинация в современных (2013-2014 гг.) Рекомендациях рассматривается как одна из наиболее предпочтительных . Подобные комбинации с успехом применялись в крупнейших исследованиях |
|
Характеристика компонентов фиксированной комбинации телмисартана и амлодипина: · Подробная характеристика телмисартана дана в таблице 20 · Амлодипин – дигидропиридиновый блокатор кальциевых каналов 3 поколения, один из наиболее назначаемых антигипертензивных и антиангинальных препаратов в мире. · Не оказывает неблагоприятных эффектов на липидный спектр и гликемию. · Имеет наиболее длительный среди препаратов своего класса период полувыведения (30-50 ч), что обеспечивает ему: 1) постепенное и плавное начало действия; 2) длительный и стабильный антигипертензивный и антиангинальный эффект; 3) возможность приема 1 раз в сутки; 4) высокую приверженность больных к лечению; 5) отсутствие риска подъема АД и усиления стенокардии при случайном пропуске пациентом приема препарата. · Максимальная концентрация в плазме достигается через 6-12 ч после приема внутрь (вследствие чего отчетливые антигипертензивный и антиангинальный эффекты развиваются уже через 6 ч после первого приема). Стабильное равновесие концентрации происходит к 7-8 дню от начала приема (клинические эффекты препарата в начале терапии день ото дня могут постепенно нарастать и стабилизироваться к 7-8 дню). · Прием независимо от приема пищи. · Препарат обеспечивает подтвержденную в крупных работах коронарную вазодилатацию (значимые антиангинальные эффекты – CAPE II, отчетливые антиатеросклеротические эффекты (PREVENT, NORMALIZE); улучшение прогноза при хронической ИБС (PREVENT, CAMELOT). · В целом ряде авторитетных исследований амлодипин демонстрировал отчетливый антигипертензивный эффект, улучшение суточного профиля АД, благоприятное влияние на прогноз при АГ (в т.ч. почечный и церебро-васкулярный) и отличную переносимость (ALLHAT, VALUE, ASCOT). |
Таблица 21. Характеристика оригинальной фиксированной комбинации телмисартана (80 мг) и амлодипина (5 мг или 10 мг) – 2 часть
|
Возможности использования фиксированной комбинации телмисартана и амлодипина при АГ: · Может широко применяться в лечении АГ: 1) независимо от пола и возраста; 2) как начальная терапия или при недостаточной эффективности предыдущих антигипертензивных режимов; 3) в качестве единственного антигипертензивного подхода или в составе многокомпонентных комбинаций. · Используется у следующих категорий больных с АГ: Ø при неосложненной эссенциальной АГ (гипертонической болезни); Ø при АГ у пожилых (включая лиц с изолированной систолической АГ, а также пациентов с разнообразными сопутствующими состояниями); Ø при АГ у больных с хронической ишемической болезнью сердца (как при наличии ангинального синдрома, так и при его отсутствии; независимо от перенесенных инфарктов миокарда и процедур коронарной реваскуляризации; в сочетании с иными стандартными лечебными подходами – статинами, антитромботиками); Ø при АГ у лиц с сахарным диабетом, метаболическим синдромом, гиперлипидемиями, ожирением; Ø при АГ в сочетании с хроническим заболеванием почек – ХЗП (в качестве в том числе и ренопротекторного подхода; применяется вплоть до ХЗП 5 стадии включительно; у лиц с ХЗП 3-5 стадий снижения дозы не требуется); Ø при АГ у больных с хроническим обструктивным заболеванием легких; Ø при АГ у постинсультных больных, у лиц с периферическими сосудистыми заболеваниями. · Обычное применение: 1 таблетка 1 раз в сутки независимо от приема пищи. Требуется осторожность у лиц со сниженной функцией печени. · Препарат не следует использовать при беременности и кормлении грудью. |
Выбор лечебной тактики:
монотерапия или комбинированная антигипертензивная терапия?
На рисунках 2 и 3 представлены подходы к выбору лечебной тактики при АГ, рекомендованные соответственно, экспертами Европы, 2013 г. и США, 2013 г.

Рисунок 2. Подходы к выбору монотерапии или комбинированной терапии при АГ ESC-ESH, 2013
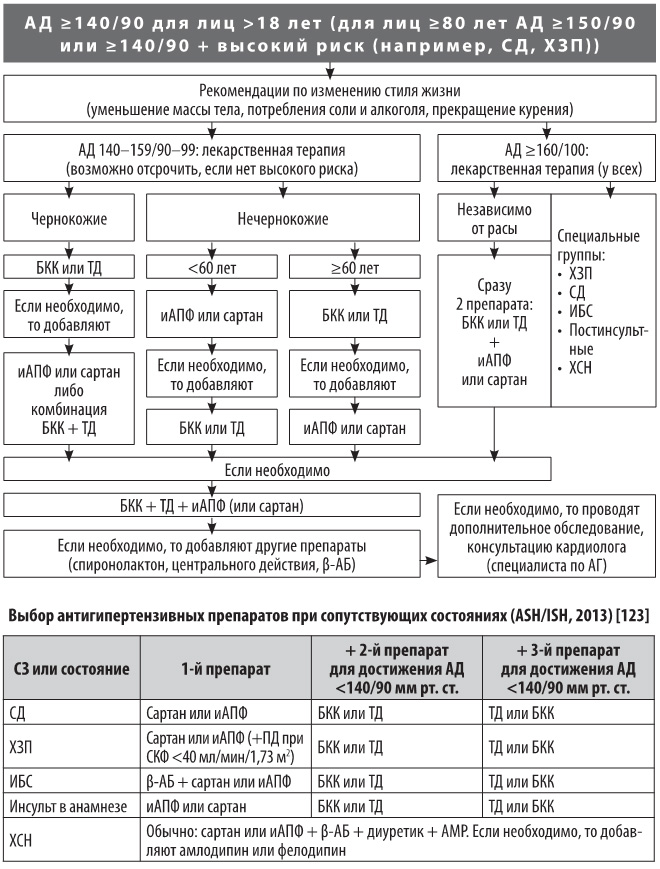
Рисунок 3. Подходы к выбору лечебной тактики при АГ, США, 2013
Примечание: ТД – тиазидовый диуретик; ХСН – хроническая сердечная недостаточность; СД – сахарный диабет; ХЗП – хроническое заболевание почек.
Многим больным уже на начальном этапе лечения может быть назначена комбинированная антигипертензивная терапия двумя препаратами. На рисунке 4 представлены рекомендованные экспертами ESC-ESH в 2013 г. комбинации антигипертензивных препаратов. При необходимости используют трехкомпонентную антигипертензивную терапию (обычно это – блокатор кальциевых каналов + тиазидовый диуретик + ингибитор АПФ / сартан). Не рекомендуется комбинировать ингибитор АПФ с сартаном.
При наличии у больного высокого или очень высокого уровня дополнительного сердечно-сосудистого риска в лечебную стратегию должны быть включены статин (например аторвастатин в дозе 10 мг/сут, при наличии сопутствующей ИБС доза должна быть выше) и аспирин (75-100 мг/сут, после достижения контроля АД, после еды вечером) – при переносимости и отсутствии противопоказаний, на постоянный прием. Основная цель назначения статина и аспирина в этом случае – уменьшение риска сердечно-сосудистых осложнений.

Рисунок 4. Комбинации антигипертензивных препаратов
Примечание: Комбинации, указанные зеленой сплошной линией (буква «а» ), являются предпочтительными (рациональными); зеленой прерывистой линией (буква « b ») – также рациональными, но с некоторыми ограничениями; черной прерывистой (буква «с») – возможными, но менее изученными; красной линией (буква « d ») отмечена не рекомендованная комбинация.
Заключение. Подводя итоги представленному, можно отметить, что: 1) при выборе лечебной стратегии у больных с АГ врачу общей практики, семейному врачу и кардиологу следует ориентироваться на представленные в новых мировых Рекомендациях целевые уровни АД, а также подходы к выбору тех или иных классов антигипертензивных препаратов; 2) среди классов антигипертензивных средств заслуживают большего внимания (чем это традиционно сложилось у большинства практикующих клиницистов) сартаны – высокоэффективные и безопасные препараты с благоприятными разноплановыми органопротекторными эффектами и позитивным влиянием на прогноз; 3) телмисартан (как изолированно, так и в виде фиксированных комбинаций с гидрохлоротиазидом или с амлодипином) может явиться удачным выбором антигиперт ензивного средства у многих больных с АГ .
Условные сокращения:
АГ – артериальная гипертензия
АД – артериальное давление
АПФ – ангиотензин-превращающий фермент
БКК – блокаторы кальциевых каналов
β-АБ – β-адреноблокаторы
СМАД – суточное мониторирование АД
СКФ – скорость клубочковой фильтрации
ХЗП – хроническое заболевание почек
СПИСОК ЛИТЕРАТУРЫ:
- Сиренко Ю. Н. Гипертоническая болезнь и артериальные гипертензии / Ю. Н. Сиренко. – Донецк:Издательский дом Заславский, 2011. – 352 с.
- AHA/ACC Guideline on lifestyle management to reduce cardiovascular risk [Электронный ресурс] / R.H. Eckel, J.M. Jakicic, J.D. Ard // Circulation. – 2013. – 46 р. – Режим доступа к журн.: http://circ.ahajournals.org/content/early/2013/11/11/01.cir.0000437740.48606.d1. full.pdf .
- Campos-Outcalt D. The new cardiovascular disease prevention guidelines: what you need to know / D. Campos-Outcalt // J. Fam. Pract. – 2014. – Vol. 63, № – P. 89-93.
- Clinical practice guidelines for the management of hypertension in the community: a statement by the American Society of Hypertension and the International Society of Hypertension [Электронный ресурс] / M.A. Weber, E.L. Schiffrin, W.B. White // J. Clin. Hypertens. – 2013. – Режим доступа к журн.: http://www.ash-us.org/documents/ASH_ISH-Guidelinespdf .
- ESH/ESC Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) / G. Mancia, R. Fagard, K. Narkiewicz // J. Hypertens. – 2013. – Vol. 31. – P.1281–1357.
- Evidence-Based guideline for the management of high blood pressure in adults: Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8) [Электронный ресурс] / Р.А. James, S. Oparil, B.L. Carter // Amer. Med. Ass. – 2014. – Режим доступа к журн.:http://circ.ahajournals.org/content/124/18/2020.full .
- Ruilope L. M. Long-term adherence to therapy: the clue to prevent hypertension consequences / L. M. Ruilope // Eur. Heart J. – 2013. – Vol.34. – P.2931-2932.
А. В. Бильченко
9 июня в рамках Конгресса Европейского общества по изучению артериальной гипертензии (ESH) был представлен проект новых Рекомендаций ESH/ESC по лечению артериальной гипертензии (АГ) , которые внесут существенные изменения в подходы к лечению больных АГ.
Определение и классификация АГ
Экспертами ESH/ESC было принято решение оставить без изменений предыдущие рекомендации и классифицировать артериальное давление (АД) в зависимости от уровня, зафиксированного при «офисном» измерении (т. е. измерении врачом на приеме в клинике), на «оптимальное», «нормальное», «высокое нормальное» и 3 степени АГ (класс рекомендации I, уровень доказательств С). При этом АГ определяется как повышение «офисного» систолического АД (САД) ≥140 мм рт. ст. и/или диастолического АД (ДАД) ≥90 мм рт. ст.
Однако, учитывая важность «внеофисного» измерения АД и различия в уровнях АД у больных при разных методах измерения в Рекомендации ESH/ESC по лечению АГ (2018) включена классификация референтных уровней АД для классификации АГ при использовании «домашнего» самоизмерения и амбулаторного мониторирования АД (АМАД) (табл. 1).
Введение данной классификации дает возможность диагностики АГ на основании внеофисного измерения уровня АД, а также различных клинических форм АГ, прежде всего «замаскированной гипертензии» и «замаскированной нормотензии» (гипертензии белого халата).
Диагностика
Для постановки диагноза АГ врачу рекомендуется повторно «офисно» измерить АД по методике, которая не претерпела изменений, или оценить «внеофисное» измерение АД (домашнее самоизмерение или АМАД) в том случае, если это организационно и экономически целесообразно. Таким образом, хотя «офисное» измерение рекомендовано для скринингового выявления АГ, для постановки диагноза могут быть использованы методы внеофисного измерения АД. Рекомендовано проводить в определенных клинических ситуациях внеофисное измерение АД (домашнее самоизмерение и/или АМАД) (табл. 2).

Кроме того, проведение АМАД рекомендовано для оценки уровня АД ночью и степени его снижения (у больных с ночным апноэ, сахарным диабетом (СД), хронической болезнью почек (ХБП), эндокринными формами гипертензии, нарушениями автономной регуляции и др.).
При проведении скринингового повторного измерения «офисного» АД в зависимости от полученного результата в Рекомендациях ESH/ESC по лечению АГ (2018) предложен алгоритм диагностики с использованием других методов измерения АД (рис. 1).

Нерешенным, с точки зрения экспертов ESH/ESC, остается вопрос о том, какой из методов измерения АД использовать у больных с постоянной формой фибрилляции предсердий. Также отсутствуют данные крупных сравнительных исследований, свидетельствующие о том, что какой-либо из методов внеофисного измерения АД имеет преимущества в отношении прогнозирования больших кардиоваскулярных событий по сравнению с «офисным» измерением при контроле АД в ходе терапии.
Оценка кардиоваскулярного риска и его снижение
Методология оценки суммарного СС риска не претерпела изменений и более полно представлена в Рекомендациях ESC по предотвращению кардиоваскулярных заболеваний (2016) . Предлагается для оценки риска у больных АГ 1 степени использовать европейскую шкалу оценки риска SCORE. Однако указывается, что наличие факторов риска, не учитываемых шкалой SCORE, может существенно влиять на суммарный СС риск у больного АГ.
В число факторов риска внесены новые, такие как уровень мочевой кислоты, раннее наступление менопаузы у женщин, психосоциальные и социально-экономические факторы, частота сердечных сокращений (ЧСС) в покое >80 уд./мин (табл. 3).

Также на оценку СС риска у больных АГ влияет наличие поражений органов-мишеней (ПОМ) и диагностированных СС заболеваний, СД или болезней почек. Значительных изменений в отношении выявления ПОМ у больных АГ в рекомендации ESH/ESC (2018) не было внесено.
Как и раньше предлагаются базисные тесты: электрокардиографическое (ЭКГ) исследование в 12 стандартных отведениях, определение соотношения альбумин/креатинин в моче, расчет скорости клубочковой фильтрации по уровню креатинина плазмы, фундоскопия и ряд дополнительных методов для более детального выявления ПОМ, в частности эхокардиография для оценки гипертрофии левого желудочка (ГЛЖ), ультрасонография для оценки толщины комплекса интима-медиа сонных артерий и др.
Следует помнить о крайне низкой чувствительности метода ЭКГ для выявления ГЛЖ. Так, при использовании индекса Соколова – Лайона чувствительность составляет всего 11%. Это означает большое количество ложно-негативных результатов в выявлении ГЛЖ, если при отрицательном результате ЭКГ исследования не проводится эхокардиография с расчетом индекса массы миокарда.
Предложена классификация стадий АГ с учетом уровня АД, наличия ПОМ, сопутствующих заболеваний и суммарного СС риска (табл. 4).

Данная классификация позволяет оценивать больного не только по уровню АД, но прежде всего по его суммарному СС риску.
Подчеркивается, что у больных с умеренным и более высоким уровнем риска недостаточно только снижения АД. Обязательным для них является назначение статинов, которые дополнительно снижают на треть риск инфаркта миокарда и на четверть – риск инсульта при достигнутом контроле АД. Отмечается также, что аналогичная польза была достигнута при применении статинов у больных и с более низким риском. Данные рекомендации значительно расширяют показания к применению статинов у больных АГ.
В противоположность этому, показания для применения антитромбоцитарных препаратов (прежде всего низких доз ацетилсалициловой кислоты) ограничены вторичной профилактикой. Их применение рекомендовано только больным с диагностированными СС заболеваниями и не рекомендовано больным АГ без СС заболеваний независимо от суммарного риска.
Инициация терапии
Подходы к инициации терапии у больных АГ претерпели существенные изменения . Наличие у больного очень высокого СС риска требует немедленного начала фармакотерапии даже при высоком нормальном АД (рис. 2).
Инициация фармакотерапии рекомендована также пожилым больным старше 65 лет, но не старше 90. Однако отмена фармакотерапии антигипертензивными препаратами не рекомендована по достижении больными возраста 90 лет, если они ее хорошо переносят.

Целевой уровень АД
Изменение целевых уровней АД активно обсуждалось на протяжении последних 5 лет и фактически было инициированно при подготовке Рекомендаций Объединенного комитета США по профилактике, диагностике и лечению повышенного АД (JNC 8), которые были опубликованы в 2014 году. Эксперты, готовившие Рекомендации JNC 8, пришли к выводу, что обсервационные исследования показали повышение кардиоваскулярного риска уже при уровне САД ≥115 мм рт. ст., а в рандомизированных исследованиях с использованием антигипертензивных препаратов фактически была доказана польза только от снижения САД до значений ≤150 мм рт. ст. .
Для решения данного вопроса инициировали исследование SPRINT, в которое были включены путем рандомизации 9361 больной высокого СС риска с САД ≥130 мм рт. ст. без СД. Больных разделили на две группы, в одной их которых САД снижали до значений <120 мм рт. ст. (интенсивная терапия), а во второй – <140 мм рт. ст. (стандартная терапия).
В результате количество больших СС событий было на 25% меньше в группе интенсивной терапии . Результаты исследования SPRINT стали доказательной базой для опубликованных в 2017 году обновленных американских рекомендаций , установивших целевые уровни снижения САД <130 мм рт. ст. для всех больных АГ с установленным СС заболеванием или расчетным риском СС событий >10% в ближайшие 10 лет.
Эксперты ESH/ESC подчеркивают, что в исследовании SPRINT измерение АД проводилось по методике, которая отличается от традиционных методов измерения, а именно: измерение проводилось на приеме в клинике, однако больной сам измерял АД автоматическим прибором.
При таком методе измерения уровень АД ниже, чем при «офисном» измерении АД врачом приблизительно на 5-15 мм рт. ст., что следует учитывать при интерпретации данных исследования SPRINT. Фактически уровню АД, достигнутому в группе интенсивной терапии в исследовании SPRINT, соответствует приблизительно уровень САД 130-140 мм рт. ст. при «офисном» измерении АД у врача.
Кроме того, авторы Рекомендаций ESH/ ESC по лечению АГ (2018) ссылаются на крупный качественно проведенный метаанализ , показавший значительную пользу от снижения САД на 10 мм рт. ст. при исходном САД 130-139 мм рт. ст. (табл. 5).

Аналогичные результаты были получены еще в одном метаанализе, который, кроме того, показал значительную пользу от снижения ДАД <80 мм рт. ст. .
На основе этих исследований в Рекомендациях ESH/ESC по лечению АГ (2018) для всех больных АГ установлен целевой уровень снижения САД <140 мм рт. ст., что несколько отличает на первый взгляд новые европейские рекомендации от рекомендаций, принятых в 2017 году в США , которые определили для всех больных АГ целевой уровень САД <130 мм рт. ст.
Однако далее европейские эксперты предлагают алгоритм достижения целевых уровней АД, в соответствии с которым в случае достижения уровня САД <140 мм рт. ст. и хорошей переносимости терапии следует снизить уровень САД <130 мм рт. ст. (табл. 6). Таким образом, этот алгоритм фактически устанавливает целевой уровень САД <130 мм рт. ст., однако разбивает на два этапа процесс его достижения.

Кроме того, устанавливается и целевой уровень ДАД <80 мм рт. ст. независимо от СС риска и сопутствующей патологии. Следует помнить, что чрезмерное снижение уровня ДАД (критическим является уровень ДАД <60 мм рт. ст.) приводит к увеличению риска СС катастроф, что подтвердилось также и в исследовании SPRINT, и необходимо его избегать. Рекомендации ESH/ESC по лечению АГ (2018) устанавливают также целевые уровни САД для отдельных категорий больных АГ (табл. 7).

Разделение больных на группы вносит некоторые уточнения в целевые уровни САД. Так, у больных 65 лет и старше рекомендовано достижение целевых уровней САД от 130 до <140 мм рт. ст., а у больных до 65 лет рекомендуется более жесткий контроль АД и достижение целевого САД от 120 до <130 мм рт. ст.
Также рекомендован жесткий контроль с достижением целевого САД <130 мм рт. ст. у больных с сопутствующим СД или ишемической болезнью сердца. Достижение целевого уровня САД от 120 до <130 мм рт. ст. также рекомендовано больным после перенесенного инсульта или транзиторной ишемической атаки, однако класс рекомендации более низкий, как и уровень доказательств.
У больных с ХБП рекомендован менее жесткий контроль АД с достижением целевого САД от 130 до <140 мм рт. ст. Таким образом, для большинства больных АГ рекомендован целевой уровень САД <130 мм рт. ст. при офисном измерении АД за исключением пациентов от 65 лет и старше и больных с сопутствующей ХБП, что фактически максимально приближает новые Рекомендации ESH/ESC по лечению АГ (2018) к опубликованным в 2017 году американским рекомендациям .
Достижение контроля АД у больных остается сложной задачей. В большинстве случаев в странах Европы АД контролируется менее чем у 50% больных. Учитывая новые целевые уровни АД, неэффективность монотерапии в большинстве случаев и снижение приверженности больных к лечению пропорционально количеству принимаемых таблеток, предложен следующий алгоритм достижения контроля АД (рис. 3).

- АГ может быть диагностирована на основании не только «офисного», но и «внеофисного» измерения АД.
- Инициация фармакотерапии при высоком нормальном АД у больных с очень высоким СС риском, а также у больных с 1 степенью АГ и низким СС риском, если изменения образа жизни не приводят к контролю АД. Начало фармакотерапии у пожилых больных, если они ее хорошо переносят.
- Установление целевого уровня САД <130 мм рт. ст. у большинства больных, достигаемого в два этапа, после снижения САД <140 мм рт. ст. и хорошей переносимости терапии.
- Новый алгоритм достижения контроля АД у больных.
Литература
- Williams, Mancia, et al. 2018 ESH/ESC Guidelines for the management of arterial hypertension. European Heart Journal. 2018, in press.
- Piepoli M. F., Hoes A. W., Agewall S., Albus C., Brotons C., Catapano A. L., Cooney M. T., Corrа U., Cosyns B., Deaton C., Graham I., Hall M. S., Hobbs F. D.R., Lоchen M. L., Lоllgen H., Marques-Vidal P., Perk J., Prescott E., Redon J., Richter D. J., Sattar N., Smulders Y., Tiberi M., van der Worp H. B., van Dis I., Verschuren W. M.M., Binno S. ESC Scientific Document Group. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts). Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). European Heart Journal. 2016. Aug 1; 37 (29): 2315-2381.
- 2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8) JAMA. 2014; 311 (5): 507-520.
- The SPRINT Research Group. N. Engl. J. Med. 2015; 373: 2103-2116.
- Whelton P. K., Carey R. M., Aronow W. S., Casey D. E. Jr., Collins K. J., Dennison Himmelfarb C., DePalma S.M., Gidding S., Jamerson K. A., Jones D. W., MacLaughlin E.J., Muntner P., Ovbiagele B., Smith S. C. Jr., Spencer C. C., Stafford R. S., Taler S. J., Thomas R. J., Williams K. A. Sr., Williamson J. D., Wright J. T. Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/ NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018 Jun;
71 (6): e13-e115. - Ettehad D., Emdin C. A., Kiran A., Anderson S. G., Callender T., Emberson J., Chalmers J., Rodgers A., Rahimi K. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet. 2016. Mar 5; 387 (10022): 957-967.
- Thomopoulos C., Parati G., Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension: 7. Effects of more vs. less intensive blood pressure lowering and different achieved blood pressure levels – updated overview and meta-analyses of randomized trials. J. Hypertens. 2016. Apr; 34 (4): 613-22
Гипертоническая болезнь или иная артериальная гипертензия значительно повышает вероятность инсульта, инфаркта, сосудистых заболеваний и хронической болезни почек. Из-за заболеваемости, смертности и издержек для общества предотвращение и лечение гипертонии является важной проблемой общественного здравоохранения. К счастью, последние достижения и исследования в этой области привели к улучшению понимания патофизиологии гипертензии и формированию новых фармакологических и интервенционных методов лечения этого распространенного заболевания.
Механизмы развития
Почему возникает гипертония – до сих пор неясно. Механизм ее развития имеет много факторов и очень сложен. В нем участвуют различные химические вещества, сосудистая реактивность и тонус, вязкость крови, работа сердца и нервной системы. Предполагается генетическая предрасположенность к развитию гипертонической болезни. Одной из современных гипотез служит представление об иммунных нарушениях в организме. Иммунные клетки пропитывают органы-мишени (сосуды, почки) и вызывают стойкое нарушение их работы. Это было отмечено, в частности, у лиц с ВИЧ-инфекцией и у больных, долгое время принимавших средства для подавления иммунитета.
Вначале обычно формируется лабильная артериальная гипертензия. Она сопровождается нестабильностью цифр давления, усиленной работой сердца, повышенным тонусом сосудов. Это первая стадия болезни. В это время нередко регистрируется диастолическая гипертензия – повышение только нижней цифры давления. Особенно часто это бывает у молодых женщин с избыточной массой тела и связано с отеком сосудистой стенки и повышением периферического сопротивления.
Впоследствии повышение давления становится постоянным, поражаются аорта, сердце, почки, сетчатка глаза и головной мозг. Начинается вторая стадия болезни. Третья стадия характеризуется развитием осложнений со стороны пораженных органов – инфарктом миокарда, почечной недостаточностью, нарушением зрения, инсультом и другими тяжелыми состояниями. Поэтому даже лабильная артериальная гипертензия требует своевременного выявления и лечения.
Прогрессирование гипертонической болезни выглядит обычно так:
- транзиторная артериальная гипертензия (временная, лишь при стрессах или гормональных сбоях) у людей 10–30 лет, сопровождающаяся увеличением выброса крови сердцем;
- ранняя, часто лабильная артериальная гипертония у лиц до 40 лет, у которых уже отмечается увеличение сопротивления кровотоку мелких сосудов;
- болезнь с поражением органов-мишеней у лиц 30–50 лет;
- присоединение осложнений у пожилых; в это время после перенесенного инфаркта слабеет сердечная мышца, снижается работа сердца и сердечный выброс, и артериальное давление нередко снижается – такое состояние называется «обезглавленная гипертония» и служит признаком сердечной недостаточности.
Развитие болезни тесно связано с гормональными нарушениями в организме, прежде всего в системе «ренин – ангиотензин – альдостерон», которая отвечает за количество воды в организме и тонус сосудов.
Причины заболевания
Эссенциальная гипертония, составляющая до 95 % случаев всех гипертензий, возникает под влиянием внешних неблагоприятных факторов в сочетании с генетической предрасположенностью. Однако конкретные генетические аномалии, ответственные за развитие заболевания, так и не были выявлены. Конечно, существуют исключения, когда нарушение в работе одного гена ведет к развитию патологии – это синдром Лиддла, некоторые виды патологии надпочечников.
Вторичные артериальные гипертензии могут быть симптомом разных заболеваний.
Почечные причины составляют до 6 % всех случаев гипертензии и включают поражение ткани (паренхимы) и сосудов почек. Ренопаренхиматозная артериальная гипертензия может возникать при таких заболеваниях:
- поликистоз;
- хроническая болезнь почек;
- синдром Лиддла;
- сдавление мочевыводящих путей камнем или опухолью;
- опухоль, выделяющая ренин – мощное сосудосуживающее вещество.
Реноваскулярная гипертензия связана с поражением сосудов, питающих почки:
- коарктация аорты;
- васкулит;
- сужение почечной артерии;
- коллагенозы.
Эндокринные артериальные гипертензии встречаются реже – до 2 % случаев. Они могут быть вызваны приемом некоторых препаратов, например, анаболических стероидов, оральных контрацептивов, преднизолона или нестероидных противовоспалительных препаратов. Также давление повышают алкоголь, кокаин, кофеин, никотин и препараты корня солодки.
Повышением давления сопровождаются многие заболевания надпочечников: феохромоцитома, усиление выработки альдостерона и другие.
Существует группа гипертензий, связанных с мозговыми опухолями, полиомиелитом или высоким внутричерепным давлением.
Наконец, не стоит забывать о таких более редких причинах заболевания:
- гипертиреоз и гипотиреоз;
- гиперкальциемия;
- гиперпаратиреоз;
- акромегалия;
- синдром обструктивного апноэ сна;
- гестационная гипертензия.
Синдром обструктивного апноэ сна – частая причина повышенного давления. Клинически он проявляется периодической остановкой дыхания во сне из-за храпа и появления препятствий в воздухоносных путях. Примерно половина из таких пациентов имеет повышенное давление. Лечение этого синдрома позволяет нормализовать показатели гемодинамики и улучшить прогноз у пациентов.
Определение и классификация
Виды артериального давления – систолическое (развивается в сосудах в момент систолы, то есть сокращения сердца) и диастолическое (сохраняется в сосудистом русле благодаря его тонусу во время расслабления миокарда).
Система классификации имеет важное значение для принятия решения об агрессивности лечения или терапевтических вмешательств.
Артериальная гипертония – это повышение давления до 140/90 мм рт. ст. и выше. Нередко увеличиваются обе этих цифры, что называется систоло-диастолической гипертонией.
Кроме того, кровяное давление при гипертонии может быть нормальным у людей, постоянно получающих антигипертензивные препараты. Диагноз в таком случае ясен исходя из истории заболевания.
О предгипертонии говорят при уровне давления до 139/89 мм рт. ст.
Степени артериальной гипертензии:
- первая: до 159/99 мм рт. ст.;
- вторая: от 160/от 100 мм рт. ст.
Такое деление в определенной мере условно, поскольку у одного и того же пациента в разных условиях показатели давления различаются.
Приведенная классификация основана на среднем 2 или больше значений, полученных на каждом из 2 или более посещений после первоначальной проверки у врача. Необычайно низкие показания также должны оцениваться с точки зрения клинической значимости, ведь они могут не только ухудшать самочувствие пациента, но и быть признаком серьезной патологии.
Классификация артериальной гипертензии: она может быть первичной, развившейся в силу генетических причин. При этом истинная причина болезни остается неизвестной. Вторичная гипертензия вызвана различными заболеваниями других органов. Эссенциальная (без видимой причины) артериальная гипертензия наблюдается в 95 % всех случаев у взрослых и называется гипертонической болезнью. У детей преобладает вторичная гипертензия, являющаяся одним из признаков какого-то другого заболевания.
Выраженная артериальная гипертония, не поддающаяся лечению, нередко связана именно с нераспознанной вторичной формой, например, с первичным гиперальдостеронизмом. Неконтролируемая форма диагностируется тогда, когда при комбинации трех разных гипотензивных медикаментов, включая мочегонный препарат, давление не достигает нормы.
Клинические признаки

Симптомы артериальной гипертензии нередко только объективные, то есть больной не чувствует никаких жалоб, пока у него не возникнет поражение органов-мишеней. В этом и состоит коварство болезни, ведь на II–III стадии, когда уже затронуто сердце, почки, мозг, глазное дно, обратить эти процессы вспять практически невозможно.
На какие признаки необходимо обратить внимание и обратиться к врачу или хотя бы начать самостоятельно измерять давление с помощью тонометра и записывать в дневник самоконтроля:
- тупые боли в левой половине груди;
- нарушения ритма сердца;
- боль в затылке;
- периодическое головокружение и шум в ушах;
- ухудшение зрения, появление пятен, «мушек» перед глазами;
- одышка при нагрузке;
- синюшность кистей и стоп;
- припухлость или отеки ног;
- приступы удушья или кровохарканья.
Важной частью борьбы с гипертонией является своевременная полноценная диспансеризация, которую каждый человек может бесплатно пройти в своей поликлинике. Также по всей стране работают Центры здоровья, где врачи расскажут о заболевании и проведут его первоначальную диагностику.
Гипертонический криз и его опасность
При гипертоническом кризе давление увеличивается до 190/110 мм рт. ст. и более. Такая артериальная гипертония может вызвать поражение внутренних органов и различные осложнения:
- неврологические: гипертоническая энцефалопатия, церебральные сосудистые катастрофы, инфаркт мозга, субарахноидальное кровоизлияние, внутричерепное кровоизлияние;
- сердечно-сосудистые: ишемия миокарда/инфаркт, острый отек легких, расслоение аорты, нестабильная стенокардия;
- другие: острая почечная недостаточность, ретинопатия с потерей зрения, эклампсия у беременных, микроангиопатическая гемолитическая анемия.
Гипертонический криз требует немедленной медицинской помощи.
Гестационная гипертензия является частью так называемого ОПГ-гестоза. Если не обратиться за помощью к врачу, возможно развитие преэклампсии и эклампсии – состояний, угрожающих жизни матери и плода.
Диагноз
Диагностика артериальной гипертензии обязательно включает точное измерение давления у пациента, целенаправленный сбор анамнеза, общее обследование и получение лабораторных и инструментальных данных, в том числе 12-канальной электрокардиограммы. Эти шаги необходимы для определения следующих положений:
- поражение органов-мишеней (сердце, мозг, почки, глаза);
- вероятные причины гипертензии;
- исходные показатели для дальнейшей оценки биохимических эффектов терапии.
На основании определенной клинической картины или при подозрении на вторичную гипертензию могут проводиться другие исследования – уровень мочевой кислоты в крови, микроальбуминурия (белок в моче).
- эхокардиография для определения состояния сердца;
- ультразвуковое исследование внутренних органов для исключения поражения почек и надпочечников;
- тетраполярная реография для определения типа гемодинамики (от этого может зависеть лечение);
- мониторирование давления в амбулаторных условиях для уточнения колебаний в дневные и ночные часы;
- суточное мониторирование электрокардиограммы, совмещенное с определением апноэ сна.
При необходимости назначается осмотр невролога, офтальмолога, эндокринолога, нефролога и других специалистов, проводится дифференциальная диагностика вторичных (симптоматических) гипертензий.

Лечение артериальной гипертонии в качестве первого шага предполагает коррекцию образа жизни.
Образ жизни
Уменьшение давления и риска для сердца возможно при соблюдении как минимум 2 из перечисленных ниже правил:
- снижение массы (при потере 10 кг давление снижается на 5 – 20 мм рт. ст.);
- уменьшение потребления спиртных напитков до 30 мг этанола для мужчин и 15 мг этанола для женщин с нормальным весом в день;
- прием соли не больше 6 граммов в день;
- достаточное поступление калия, кальция и магния с пищей;
- отказ от курения;
- снижение употребления насыщенных жиров (то есть твердых, животных) и холестерина;
- аэробная нагрузка в течение получаса в день практически ежедневно.
Медикаментозное лечение
Если несмотря на все меры артериальная гипертензия сохраняется, есть различные варианты медикаментозной терапии. При отсутствии противопоказаний и только после консультации с врачом препаратом первого ряда обычно является диуретик. Нужно помнить, что самолечение может вызвать необратимые отрицательные последствия у больных с гипертонией.
Если имеется риск или уже развившееся дополнительное состояние, в схему лечения включают другие компоненты: ИАПФ (эналаприл и другие), антагонисты кальция, бета-блокаторы, блокаторы рецепторов к ангиотензину, антагонисты альдостерона в разных комбинациях. Подбор терапии проводится амбулаторно в течение длительного времени, пока не будет найдена оптимальная для пациента комбинация. Ее нужно будет использовать постоянно.
Информация для пациентов
Гипертония – это заболевание на всю жизнь. Избавиться от него невозможно, за исключением вторичных гипертензий. Для оптимального контроля над болезнью необходима постоянная работа над собой и медикаментозное лечение. Пациент должен посещать «Школу для больных с артериальной гипертонией», ведь приверженность к лечению уменьшает сердечно-сосудистый риск и увеличивает продолжительность жизни.
Что должен знать и выполнять пациент с гипертонией:
- поддерживать нормальный вес и окружность талии;
- постоянно заниматься физическими упражнениями;
- употреблять меньше соли, жира и холестерина;
- употреблять больше минералов, в частности, калия, магния, кальция;
- ограничить употребление спиртных напитков;
- отказаться от курения и употребления психостимулирующих веществ.
Регулярный контроль давления, посещения врача и коррекция поведения помогут больному с гипертонической болезнью поддерживать высокое качество жизни в течение многих лет.
-->
Особенности гипертонии 3 степени
- Что такое 3 степень гипертонической болезни
- Группы риска пациентов с гипертонической болезнью
- Симптомы
- На что обратить внимание
- Причины развития гипертонии 3 степени
Гипертоническая болезнь — довольно распространенная проблема. Самый опасный вариант – это 3 степень данного заболевания, однако при постановке диагноза указывают стадию и степень риска.
Люди, которые имеют повышенное АД должны понимать, чем это грозит, чтобы вовремя принимать адекватные меры и не усиливать и без того высокий риск развития осложнений. К примеру, если стоит диагноз гипертоническая болезнь риск 3, что это такое, что значат эти цифры?
Они значат, что у человека с таким диагнозом риск получить из-за гипертонии осложнение составляет от 20 до 30%. При превышении этого показателя ставится диагноз гипертония 3 степени, риск 4. Оба диагноза означают необходимость срочных мер по лечению.
Что такое 3 степень гипертонической болезни
Данная степень заболевания считается тяжелой. Определяется она показателями АД, которые выглядят так:
- Систолическое давление 180 и более мм.рт.ст.;
- Диастолическое – 110 мм.рт.ст. и выше.
Уровень АД при этом всегда повышенный и почти постоянно удерживается у отметок, которые считаются критическими.
Группы риска пациентов с гипертонической болезнью
Всего принято выделять 4 таких группы в зависимости от вероятности поражения сердца, сосудов и других органов-мишеней, а также от наличия факторов отягощения:
- 1 риск – менее 15%, отягощающих факторов нет;
- 2 риск – от 15 до 20%, отягощающих факторов не более трех;
- 3 риск – 20-30%, больше трех отягощающих факторов;
- 4 риск – выше 30%, отягощающих факторов больше трех, имеется поражение органов-мишеней.
К факторам отягощения относят курение, недостаточная физическая нагрузка, лишний вес, состояние хронического стресса, нерациональное питание, сахарный диабет, эндокринные нарушения.
При гипертонии 3 степени с риском 3 возникает угроза здоровью. Немало пациентов находится в 4 группе риска. Высокий риск возможен и при более низких показателях АД, так как каждый организм индивидуален и имеет свой запас прочности.
 Помимо степени и группы риска определяют еще стадию гипертонической болезни:
Помимо степени и группы риска определяют еще стадию гипертонической болезни:
- 1 –изменений и повреждений в органах-мишенях нет;
- 2 – изменения в нескольких органах-мишенях;
- 3 – кроме поражения органов-мишеней плюс осложнения: инфаркт, инсульт.
Симптомы
При развитии гипертонии до 3 степени с рисками 3 и 4 не заметить симптомы невозможно, потому что они проявляются достаточно ярко. Основной симптом – это критические отметки артериального давления, которое и вызывает все остальные проявления болезни.
Возможные проявления:
- Головокружения и головные боли с пульсацией;
- Мелькание «мушек» перед глазами;
- Общее ухудшение состояния;
- Слабость в руках и ногах;
- Проблемы со зрением.
Почему возникают такие симптомы? Основная проблема при гипертонии – это повреждение тканей сосудов. Высокое АД увеличивает нагрузку на сосудистую стенку.
В ответ на это повреждается внутренний слой, а мышечный слой сосудов увеличивается, из-за чего сужается их просвет. По этой же причине сосуды становятся не такими эластичными, на их стенках образуются холестериновые бляшки, просвет сосудов сужается еще больше, и еще больше затрудняется кровообращение.
В целом риск для здоровья очень велик, и гипертония 3 степени с риском 3 угрожает инвалидностью вполне реально. Особенно страдают органы-мишени:
- Сердце;
- Почки;
- Головной мозг;
- Сетчатка глаза.
Что происходит в сердце
Левый желудочек сердца расширяется, нарастает мышечный слой в его стенках, ухудшаются эластические свойства миокарда. Со временем левый желудочек не в состоянии полноценно справляться со своими функциями, что грозит развитием сердечной недостаточности, если не принять своевременные адекватные меры.
Поражение почек
Почки – это орган, который обильно снабжается кровью, поэтому они часто страдают от повышенного давления. Поражение почечных сосудов ухудшает их кровоснабжение.
Результатом становится хроническая почечная недостаточность, так как разрушительные процессы в сосудах приводят к изменениям в тканях, по этой причине нарушаются функции органа. Поражение почек возможно при гипертонии 2 стадии 3 степени риск 3.
 При гипертонической болезни от нарушений кровоснабжения страдает и головной мозг. Это обусловлено склерозом и снижением тонуса сосудов, самого мозга, а также артерий, проходящих вдоль позвоночника.
При гипертонической болезни от нарушений кровоснабжения страдает и головной мозг. Это обусловлено склерозом и снижением тонуса сосудов, самого мозга, а также артерий, проходящих вдоль позвоночника.
Ситуация усугубляется, если сосуды у пациента сильно извитые, что нередко бывает именно на этом участке организма, так как извитость способствует образованию тромбов. В результате при гипертонической болезни без своевременной адекватной помощи головной мозг недополучает питание и кислород.
У пациента ухудшается память, снижается внимание. Возможно развитие энцефалопатии, сопровождающееся снижением интеллекта. Это очень неприятные последствия, так они могут приводить к потере работоспособности.
Образование тромбов в сосудах, снабжающих мозг, увеличивает вероятность ишемического инсульта, а отрыв тромба может привести к геморрагическому инсульту. Последствия таких состояний могут быть катастрофическими для организма.
Воздействие на органы зрения
У части больных гипертонической болезнью 3 степени с 3 степенью риска происходит поражение сосудов сетчатки глаза. Это негативно сказывается на остроте зрения, она снижается, также возможно мелькание «мушек» перед глазами. Порой человек ощущает давление на глазные яблоки, в таком состоянии он постоянно чувствует сонливость, работоспособность снижается.
Еще одна опасность – кровоизлияния
Одно из грозных осложнений гипертонии 3 степени с риском 3 – кровоизлияния в различные органы. Это происходит по двум причинам.
- Во-первых, утолщающиеся стенки сосудов настолько теряют эластичность, что становятся ломкими.
- Во-вторых, кровоизлияния возможно на месте аневризмы, потому что здесь стенки сосудов от переполнения истончаются и легко рвутся.
Небольшое кровотечение в результате разрыва сосуда или аневризмы приводит к формированию гематом, в случае крупных разрывов гематомы могут быть масштабными и повреждать внутренние органы. Возможны также сильные кровотечения, для остановки которых требуется срочная медицинская помощь.
 Бытует мнение, что повышенное давление человек сразу ощущает, однако это происходит далеко не всегда. У каждого свой индивидуальный порог чувствительности.
Бытует мнение, что повышенное давление человек сразу ощущает, однако это происходит далеко не всегда. У каждого свой индивидуальный порог чувствительности.
Наиболее частый вариант развития гипертонической болезни – отсутствие симптомов до момента наступления гипертонического криза. Это уже означает наличие гипертонии 2 степени 3 стадии, так как данное состояние свидетельствует о поражении органов.
Период бессимптомного течения заболевания может быть довольно длительным. Если не наступает гипертонический криз, то постепенно появляются первые симптомы, на которые пациент часто не обращает внимания, списывая все на усталость или стрессы. Такой период может продлиться даже до развития артериальной гипертонии 2 степени с риском 3.
На что обратить внимание
- Регулярные головокружения и головные боли;
- Чувство сдавленности в области висков и тяжести в голове;
- Шум в ушах;
- «Мушки» перед глазами;
- Общее снижение тонуса4
- Нарушения сна.
Если не обратить внимание на эти симптомы, то процесс идет дальше, и повышенная нагрузка на сосуды постепенно их повреждает, они все хуже справляются с работой, риски растут. Болезнь переходит в следующую стадию и следующую степень. Артериальная гипертония 3 степени риск 3 может прогрессировать очень быстро.
В результате появляются более серьезные симптомы:
- Раздражительность;
- Снижение памяти;
- Одышка при небольшой физической нагрузке;
- Нарушения зрения;
- Перебои в работе сердца.
При гипертонии 3 степени риск 3 вероятность наступления инвалидности велика из-за масштабного повреждения сосудов.
Причины развития гипертонии 3 степени
Главная причина, по которой происходит развитее такого тяжелого состояния, как гипертоническая болезнь 3 степени – это отсутствие лечения или недостаточная терапия. Такое может происходить, как по вине врача, так и самого пациента.
Если врач неопытен или невнимателен и разработал неподходящую схему лечения, то снизить АД и остановить разрушительные процессы не удастся. Такая же проблема подстерегает пациентов, которые невнимательно относятся к себе и не соблюдают предписания специалиста.
 Для правильной диагностики очень важен анамнез, то есть информация, полученная при осмотре, знакомстве с документами и от самого больного. Учитываются жалобы, показатели АД, наличие осложнений. Измерять артериальное давление нужно регулярно.
Для правильной диагностики очень важен анамнез, то есть информация, полученная при осмотре, знакомстве с документами и от самого больного. Учитываются жалобы, показатели АД, наличие осложнений. Измерять артериальное давление нужно регулярно.
Для постановки диагноза врачу необходимы данные для динамического наблюдения. Для этого нужно измерять данный показатель дважды в день в течение двух недель. Данные измерений АД позволяют оценить состояние сосудов.
Другие диагностические мероприятия
- Прослушивание легких и тонов сердца;
- Перкуссия сосудистого пучка;
- Определение конфигурации сердца;
- Электрокардиограмма;
- УЗИ сердца, почек и других органов.
Для уточнения состояния организма необходимо сделать анализы:
- Содержание глюкозы в плазме крови;
- Общий анализ крови и мочи;
- Уровень креатинина, мочевой кислоты, калия;
- Определение клиренса креатинина.
Кроме того, врач может назначить дополнительные обследования, необходимые конкретному пациенту. У больных гипертонией 3 стадии 3 степени риск 3 присутствуют дополнительные отягощающие факторы, которые требуют еще более внимательного отношения.
 Лечение гипертонической болезни 3 стадии риск 3 подразумевает комплекс мер, который включает лекарственную терапию, диету и активный образ жизни. Обязательным является отказ от вредных привычек – курения и употребления алкоголя. Эти факторы значительно усугубляют состояние сосудов и увеличивают риски.
Лечение гипертонической болезни 3 стадии риск 3 подразумевает комплекс мер, который включает лекарственную терапию, диету и активный образ жизни. Обязательным является отказ от вредных привычек – курения и употребления алкоголя. Эти факторы значительно усугубляют состояние сосудов и увеличивают риски.
Для терапии гипертонии с рисками 3 и 4 не достаточно будет медикаментозного лечения одним препаратом. Необходима комбинация препаратов, входящих в разные группы.
Для обеспечения стабильности показателей артериального давления назначаются в основном пролонгированные препараты, которые действуют до 24 часов. Подбор препаратов для лечения гипертонии 3 степени осуществляется, исходя не только из показателей АД, но и наличия осложнений и других заболеваний. Назначенные препараты не должны иметь побочных эффектов нежелательных для конкретного пациента.
Основные группы препаратов
- Мочегонные;
- Ингибиторы АПФ;
- β-адреноблокаторы;
- Блокаторы кальциевых каналов;
- Блокаторы рецепторов АТ2.
Кроме медикаментозной терапии, необходимо придерживаться режима питания, труда и отдыха, давать себе посильные нагрузки. Результаты лечения не могут быть ощутимы сразу после его начала. Требуется продолжительное время, чтобы начали облегчаться симптомы.
 Подходящее питание при гипертонической болезни– это важная часть лечения.
Подходящее питание при гипертонической болезни– это важная часть лечения.
Придется исключить продукты, которые способствуют подъему давления и накоплению холестерина в сосудах.
Употребление соли нужно свести к самому минимуму, в идеале, не более половины чайной ложки за сутки.
Запрещенные продукты
- Копчености;
- Соления;
- Острые блюда;
- Кофе;
- Полуфабрикаты;
- Крепкий чай.
 Полностью вылечить артериальную гипертонию 3 степени риск 3 невозможно, однако реально остановить разрушительные процессы и помочь организму восстановиться. Продолжительность жизни пациентов с гипертонией 3 степени зависит от степени развития болезни, своевременности и качества лечения и соблюдении пациентом рекомендаций лечащего врача.
Полностью вылечить артериальную гипертонию 3 степени риск 3 невозможно, однако реально остановить разрушительные процессы и помочь организму восстановиться. Продолжительность жизни пациентов с гипертонией 3 степени зависит от степени развития болезни, своевременности и качества лечения и соблюдении пациентом рекомендаций лечащего врача.
28.08.2018
9 июня в рамках Конгресса Европейского общества по изучению артериальной гипертензии (ESH) был представлен проект новых Рекомендаций ESH/ESC по лечению артериальной гипертензии (АГ) , которые внесут существенные изменения в подходы к лечению больных АГ.
Определение и классификация АГ
Экспертами ESH/ESC было принято решение оставить без изменений предыдущие рекомендации и классифицировать артериальное давление (АД) в зависимости от уровня, зафиксированного при «офисном» измерении (т. е. измерении врачом на приеме в клинике), на «оптимальное», «нормальное», «высокое нормальное» и 3 степени АГ (класс рекомендации I, уровень доказательств С). При этом АГ определяется как повышение «офисного» систолического АД (САД) ≥140 мм рт. ст. и/или диастолического АД (ДАД) ≥90 мм рт. ст.
Однако, учитывая важность «внеофисного» измерения АД и различия в уровнях АД у больных при разных методах измерения в Рекомендации ESH/ESC по лечению АГ (2018) включена классификация референтных уровней АД для классификации АГ при использовании «домашнего» самоизмерения и амбулаторного мониторирования АД (АМАД) (табл. 1).

Введение данной классификации дает возможность диагностики АГ на основании внеофисного измерения уровня АД, а также различных клинических форм АГ, прежде всего «замаскированной гипертензии» и «замаскированной нормотензии» (гипертензии белого халата).
Диагностика
Для постановки диагноза АГ врачу рекомендуется повторно «офисно» измерить АД по методике, которая не претерпела изменений, или оценить «внеофисное» измерение АД (домашнее самоизмерение или АМАД) в том случае, если это организационно и экономически целесообразно. Таким образом, хотя «офисное» измерение рекомендовано для скринингового выявления АГ, для постановки диагноза могут быть использованы методы внеофисного измерения АД. Рекомендовано проводить в определенных клинических ситуациях внеофисное измерение АД (домашнее самоизмерение и/или АМАД) (табл. 2).

Кроме того, проведение АМАД рекомендовано для оценки уровня АД ночью и степени его снижения (у больных с ночным апноэ, сахарным диабетом (СД), хронической болезнью почек (ХБП), эндокринными формами гипертензии, нарушениями автономной регуляции и др.).
При проведении скринингового повторного измерения «офисного» АД в зависимости от полученного результата в Рекомендациях ESH/ESC по лечению АГ (2018) предложен алгоритм диагностики с использованием других методов измерения АД (рис. 1).

Нерешенным, с точки зрения экспертов ESH/ESC, остается вопрос о том, какой из -методов измерения АД использовать у больных с постоянной формой фибрилляции предсердий. Также отсутствуют данные крупных сравнительных исследований, свидетельствующие о том, что какой-либо из методов внеофисного измерения АД имеет преимущества в отношении прогнозирования больших кардиоваскулярных событий по сравнению с «офисным» измерением при контроле АД в ходе терапии.
Оценка кардиоваскулярного риска и его снижение
Методология оценки суммарного СС риска не претерпела изменений и более полно представлена в Рекомендациях ESC по предотвращению кардиоваскулярных заболеваний (2016) . Предлагается для оценки риска у больных АГ 1 степени использовать европейскую шкалу оценки риска SCORE. Однако указывается, что наличие факторов риска, не учитываемых шкалой SCORE, может существенно влиять на суммарный СС риск у больного АГ.
В число факторов риска внесены новые, такие как уровень мочевой кислоты, раннее наступление менопаузы у женщин, психо-социальные и социально-экономические факторы, частота сердечных сокращений (ЧСС) в покое >80 уд./мин (табл. 3).

Также на оценку СС риска у больных АГ влияет наличие поражений органов-мишеней (ПОМ) и диагностированных СС заболеваний, СД или болезней почек. Значительных изменений в отношении выявления ПОМ у больных АГ в рекомендации ESH/ESC (2018) не было внесено.
Как и раньше предлагаются базисные тесты: электрокардиографическое (ЭКГ) исследование в 12 стандартных отведениях, определение соотношения альбумин/креатинин в моче, расчет скорости клубочковой фильтрации по уровню креатинина плазмы, фундоскопия и ряд дополнительных методов для более детального выявления ПОМ, в частности эхокардиография для оценки гипертрофии левого желудочка (ГЛЖ), ультрасонография для оценки толщины комплекса интима-медиа сонных артерий и др.
Следует помнить о крайне низкой чувствительности метода ЭКГ для выявления ГЛЖ. Так, при использовании индекса Соколова - Лайона чувствительность составляет всего 11%. Это означает большое количество ложно-негативных результатов в выявлении ГЛЖ, если при отрицательном результате ЭКГ исследования не проводится эхокардиография с расчетом индекса массы миокарда.
Предложена классификация стадий АГ с учетом уровня АД, наличия ПОМ, сопутствующих заболеваний и суммарного СС риска (табл. 4).
 Данная классификация позволяет оценивать больного не только по уровню АД, но прежде всего по его суммарному СС риску.
Данная классификация позволяет оценивать больного не только по уровню АД, но прежде всего по его суммарному СС риску.
Подчеркивается, что у больных с умеренным и более высоким уровнем риска недостаточно только снижения АД. Обязательным для них является назначение статинов, которые дополнительно снижают на треть риск инфаркта миокарда и на четверть - риск инсульта при достигнутом контроле АД. Отмечается также, что аналогичная польза была достигнута при применении статинов у больных и с более низким риском. Данные рекомендации значительно расширяют показания к применению статинов у больных АГ.
В противоположность этому, показания для применения антитромбоцитарных препаратов (прежде всего низких доз ацетилсалициловой кислоты) ограничены вторичной профилактикой. Их применение рекомендовано только больным с диагностированными СС заболеваниями и не рекомендовано больным АГ без СС заболеваний независимо от суммарного риска.
Инициация терапии
Подходы к инициации терапии у больных АГ претерпели существенные изменения . Наличие у больного очень высокого СС риска требует немедленного начала фармако-терапии даже при высоком нормальном АД (рис. 2).

Инициация фармакотерапии рекомендована также пожилым больным старше 65 лет, но не старше 90. Однако отмена фармако-терапии антигипертензивными препаратами не рекомендована по достижении больными возраста 90 лет, если они ее хорошо переносят.
Целевой уровень АД
Изменение целевых уровней АД активно обсуждалось на протяжении последних 5 лет и фактически было инициированно при подготовке Рекомендаций Объединенного комитета США по профилактике, диагностике и лечению повышенного АД (JNC 8), которые были опубликованы в 2014 году. Эксперты, готовившие Рекомендации JNC 8, пришли к выводу, что обсервационные исследования показали повышение кардиоваскулярного риска уже при уровне САД ≥115 мм рт. ст., а в -рандомизированных -исследованиях с использованием антигипертензивных препаратов фактически была доказана польза только от снижения САД до значений ≤150 мм рт. ст. .
Для решения данного вопроса инициировали исследование SPRINT, в которое были включены путем рандомизации 9361 больной высокого СС риска с САД ≥130 мм рт. ст. без СД. Больных разделили на две группы, в одной их которых САД снижали до значений <120 мм рт. ст. (интенсивная терапия), а во второй - <140 мм рт. ст. (стандартная терапия).
В результате количество больших СС событий было на 25% меньше в группе интенсивной терапии . Результаты исследования SPRINT стали доказательной базой для опуб-ликованных в 2017 году обновленных американских рекомендаций , установивших целевые уровни снижения САД <130 мм рт. ст. для всех больных АГ с установленным СС заболеванием или расчетным риском СС событий >10% в ближайшие 10 лет.
 Эксперты ESH/ESC подчеркивают, что в исследовании SPRINT измерение АД -проводилось по методике, которая -отличается от -традиционных методов -измерения, а именно: измерение проводилось на приеме в клинике, однако больной сам измерял АД автоматическим прибором.
Эксперты ESH/ESC подчеркивают, что в исследовании SPRINT измерение АД -проводилось по методике, которая -отличается от -традиционных методов -измерения, а именно: измерение проводилось на приеме в клинике, однако больной сам измерял АД автоматическим прибором.
При таком методе измерения уровень АД ниже, чем при «офисном» измерении АД врачом приблизительно на 5-15 мм рт. ст., что следует учитывать при интерпретации данных исследования SPRINT. Фактически уровню АД, достигнутому в группе интенсивной терапии в исследовании SPRINT, соответствует приблизительно уровень САД 130-140 мм рт. ст. при «офисном» измерении АД у врача.
Кроме того, авторы Рекомендаций ESH/ ESC по лечению АГ (2018) ссылаются на крупный качественно проведенный метаанализ , показавший значительную пользу от снижения САД на 10 мм рт. ст. при исходном САД 130-139 мм рт. ст. (табл. 5).
Аналогичные результаты были получены еще в одном метаанализе, который, кроме того, -показал значительную пользу от снижения ДАД <80 мм рт. ст. .
На основе этих исследований в Рекомендациях ESH/ESC по лечению АГ (2018) для всех больных АГ установлен целевой уровень снижения САД <140 мм рт. ст., что несколько отличает на первый взгляд новые европейские рекомендации от рекомендаций, принятых в 2017 году в США , которые определили для всех больных АГ целевой уровень САД <130 мм рт. ст.
Однако далее европейские эксперты предлагают алгоритм достижения целевых уровней АД, в соответствии с которым в случае достижения уровня САД <140 мм рт. ст. и хорошей переносимости терапии следует снизить уровень САД <130 мм рт. ст. (табл. 6). Таким образом, этот алгоритм фактически устанавливает целевой уровень САД <130 мм рт. ст., однако разбивает на два этапа процесс его достижения.

Кроме того, устанавливается и целевой уровень ДАД <80 мм рт. ст. независимо от СС риска и сопутствующей патологии. Следует помнить, что чрезмерное снижение уровня ДАД (критическим является уровень ДАД <60 мм рт. ст.) приводит к увеличению риска СС катастроф, что подтвердилось также и в исследовании SPRINT, и необходимо его избегать. Рекомендации ESH/ESC по лечению АГ (2018) устанавливают также целевые уровни САД для отдельных категорий больных АГ (табл. 7).

Разделение больных на группы вносит некоторые уточнения в целевые уровни САД. Так, у больных 65 лет и старше рекомендовано достижение целевых уровней САД от 130 до <140 мм рт. ст., а у больных до 65 лет рекомендуется более жесткий контроль АД и достижение целевого САД от 120 до <130 мм рт. ст.
Также рекомендован жесткий контроль с достижением целевого САД <130 мм рт. ст. у больных с сопутствующим СД или ишемической болезнью сердца. Достижение целевого уровня САД от 120 до <130 мм рт. ст. также рекомендовано больным после перенесенного инсульта или транзиторной ишемической атаки, однако класс рекомендации более низкий, как и уровень доказательств.
У больных с ХБП рекомендован менее жесткий контроль АД с достижением целевого САД от 130 до <140 мм рт. ст. Таким образом, для большинства больных АГ рекомендован целевой уровень САД <130 мм рт. ст. при офисном измерении АД за исключением пациентов от 65 лет и старше и больных с сопутствующей ХБП, что фактически максимально приближает новые Рекомендации ESH/ESC по лечению АГ (2018) к опубликованным в 2017 году американским рекомендациям .
Достижение контроля АД у больных остается сложной задачей. В большинстве случаев в странах Европы АД контролируется менее чем у 50% больных. Учитывая новые целевые уровни АД, неэффективность монотерапии в большинстве случаев и снижение приверженности больных к лечению пропорционально количеству принимаемых таблеток, предложен следующий алгоритм достижения контроля АД (рис. 3).

- АГ может быть диагностирована на основании не только «офисного», но и «внеофисного» измерения АД.
- Инициация фармакотерапии при высоком нормальном АД у больных с очень высоким СС риском, а также у больных с 1 сте-пенью АГ и низким СС риском, если изменения образа жизни не приводят к контролю АД. Начало фармакотерапии у пожилых больных, если они ее хорошо переносят.
- Установление целевого уровня САД <130 мм рт. ст. у большинства больных, достигаемого в два этапа, после снижения САД <140 мм рт. ст. и хорошей переносимости терапии.
- Новый алгоритм достижения контроля АД у больных.
Литература
1. Williams, Mancia, et al. 2018 ESH/ESC Guidelines for the management of arterial hypertension. European Heart Journal. 2018, in press.
2. Piepoli M. F., Hoes A. W., Agewall S., Albus C., Brotons C., Catapano A. L., Cooney M. T., Corrа U., Cosyns B., Deaton C., Graham I., Hall M. S., Hobbs F. D.R., Lоchen M. L., Lоllgen H., Marques-Vidal P., Perk J., Prescott E., Redon J., Richter D. J., Sattar N., Smulders Y., Tiberi M., van der Worp H. B., van Dis I., Verschuren W. M.M., Binno S. ESC Scientific Document Group. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts). Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). European Heart Journal. 2016. Aug 1; 37 (29): 2315-2381.
3. 2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8) JAMA. 2014; 311 (5): 507-520.
4. The SPRINT Research Group. N. Engl. J. Med. 2015; 373: 2103-2116.
5. Whelton P. K., Carey R. M., Aronow W. S., Casey D. E. Jr., Collins K. J., Dennison Himmelfarb C., DePalma S.M., Gidding S., Jamerson K. A., Jones D. W., MacLaughlin E.J., Muntner P., Ovbiagele B., Smith S. C. Jr., Spencer C. C., Stafford R. S., Taler S. J., Thomas R. J., Williams K. A. Sr., Williamson J. D., Wright J. T. Jr. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/ NMA/PCNA Guideline for the Prevention, Detection, Evalu-ation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardio-logy/American Heart Association Task Force on Clini-cal Practice Guidelines. Hypertension. 2018 Jun; -
71 -(6): e13-e115.
6. Ettehad D., Emdin C. A., Kiran A., Anderson S. G., Callender T., Emberson J., Chalmers J., Rodgers A., Rahimi K. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet. 2016. Mar 5; 387 (10022): 957-967.
7. Thomopoulos C., Parati G., Zanchetti A. Effects of blood pressure lowering on outcome incidence in hyper-tension: 7. Effects of more vs. less intensive blood pressure lowering and different achieved blood pressure levels - updated overview and meta-analyses of randomized trials. J. Hypertens. 2016. Apr; 34 (4): 613-22.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (58) червень 2018 р.
30.11.2019 Кардіологія Неврологія Ведення пацієнтів із неклапанною фібриляцією передсердь після перенесеного внутрішньочерепного крововиливу: тандем невролога та кардіолога
25-27 вересня в Києві відбувся XX Національний конгрес кардіологів України – щорічний масштабний форум, який традиційно викликає активну зацікавленість як науковців, так і лікарів-практиків. Цього року наукова програма конгресу охоплювала широке коло міждисциплінарних клінічних проблем, і однією з найважливіших стали кардіоцеребральні порушення. Зокрема, багато доповідей було присвячено практичним аспектам ведення пацієнтів із неклапанною фібриляцією передсердь (НФП), яка наразі є загальновизнаним фактором ризику розвитку мозкового інсульту....
29.11.2019 Кардіологія Новий погляд на профілактичне застосування ацетилсаліцилової кислоти в пацієнтів із цукровим діабетом
Поширеність цукрового діабету (ЦД) невпинно зростає в усьому світі й у багатьох країнах, що розвиваються, наразі вже сягає 10% (Fras Z., 2019). Згідно з оцінками, 2017 року у Європі близько 60 млн дорослих хворіли на ЦД 2 типу, причому в половини з них захворювання залишалося недіагностованим (Cosentino F. et al., 2019). ...
Ю.Б. Белоусов, Е.А. Ушкалова
Рассматриваются новые Американские и Европейские рекомендации по профилактике и лечению артериальной гипертензии (АГ), опубликованные в середине этого года. Новая классификация АД, содержащаяся в Американских рекомендациях, включает, в отличие от предыдущей, стадию «предгипертензии» и 2 стадии собственно АГ. В рекомендациях присутствуют указания по назначению тех или иных классов антигипертензивных средств различным категориям пациентов (в зависимости от стадии АГ, наличия сопутствующих заболеваний или факторов риска). Европейские рекомендации сохраняют прежнюю классификацию АГ (без стадии «предгипертензии») и характеризуются большей, чем Американские, гибкостью в подходах к лечению. Их авторы руководствовались принципом, согласно которому рекомендации должны иметь, в первую очередь, образовательный характер, и пытались избегать жестких критериев и стандартов. В то же время они признают наличие доказанных преимуществ отдельных фармакологических классов для определенных категорий пациентов.
В мае-июне 2003 г. с интервалом в один месяц были выпущены новые Американские (Национальный институт сердца, легких и крови Национального института здоровья США, 7 доклад Объединенного национального комитета по предотвращению, определению, оценке и лечению высокого артериального давления – JNC 7) и Европейские рекомендации (Европейское общество гипертонии и Европейское общество кардиологии) по профилактике и лечению артериальной гипертензии (АГ) . Американские рекомендации опубликованы в виде короткой версии. Публикация их полного варианта ожидается в ближайшие месяцы. Напротив, европейские эксперты предложили развернутый вариант рекомендаций, который был одновременно доложен на 13 европейской встрече по АГ в Милане и опубликован в майском номере Journal of Hypertension . Рекомендации североамериканских и европейских экспертов существенно отличаются друг от друга и по ряду основных положений.
Основные изменения в новых Американских рекомендациях, по сравнению с предыдущими (JNC 6), затрагивают классификацию АГ и подходов к ее лечению. Эти изменения базируются преимущественно на результатах последних крупных рандомизированных многоцентровых исследований.
Новая классификация АГ включает, в отличие от предыдущей, стадию «предгипертензии» и 2 стадии собственно АГ (табл. 1). К категории «предгипертензии» отнесены пациенты с систолическим артериальным давлением (САД) 120-139 мм рт.ст. или диастолическим (ДАД) – 80-89 мм рт. ст.
Большое значение в Американских рекомендациях придается оптимизации образа жизни, которое показано лицам с нормальным АД, в стадии «предгипертензии» и на всех стадиях собственно АГ (табл. 2). Лекарственные средства, рекомендуемые для лечения 1 и 2 стадии собственно АГ и при наличии сопутствующих заболеваний (факторов риска), представлены в таблицах 2. 3.
Целью разработки Европейских рекомендаций было обновление рекомендаций ВОЗ и Международного общества гипертонии (МОГ) от 1999 г. . Необходимость их пересмотра объясняется прежде всего тем, что они были разработаны в целом для населения мира, значительно различающегося по характеристикам (генетическим, экономическим, культурным и т.д.). В то же время население Европы представляет собой более гомогенную группу, для которой характерны большая частота сердечно-сосудистых заболеваний, несмотря на высокий уровень оказания медицинской помощи, и одновременно значительная потенциальная продолжительность жизни.
Европейские эксперты не поддерживают стадию «предгипертензии», введенную в Американские рекомендации. Они сохранили классификацию, предложенную ВОЗ/МОГ (табл. 4). Ведущий автор Европейских рекомендаций проф. Mancia считает, что понятие «предгипертензия» равнозначно понятию «предболезнь» для здорового и может иметь негативные психологические последствия для человека, которому врач сообщает, что у него имеется патологическое состояние, но при этом он не должен получать никакого лечения . Кроме того, согласно критериям JNC 7, стадия «предгипертензии» объединяет неоднородную группу лиц, требующих разного ведения. Например, пациент с АД 122/82 мм рт. ст. без дополнительных факторов риска, в соответствии с данными доказательной медицины, не нуждается в фармакологических средствах, в то время как диабетику с семейным анамнезом АГ лекарственную терапию следует назначать при АД, равном 120/80 мм рт. ст.
Согласно Европейским рекомендациям, САД до 129 мм рт. ст. и ДАД до 84 мм рт. ст. рассматриваются как нормальные, а САД от 130 до 139 мм рт.ст. и ДАД от 85 до 89 мм рт. ст. – как «высокое нормальное». Таким образом, важным аспектом Европейских рекомендаций является положение об отсутствии единой границы, отделяющей нормальное АД от повышенного, что означает отсутствие единого показателя, определяющего начало лекарственной терапии. Кроме того, в европейской классификации сохраняется III стадия АГ.
Для Европейских рекомендаций свойственна и большая гибкость в подходах к лечению. Их авторы руководствовались принципом, согласно которому рекомендации должны иметь, в первую очередь, образовательный характер, и пытались избегать жестких критериев и стандартов.
В отличие от JNC 7 в основу Европейских рекомендаций положены не только данные клинических исследований и их мета-анализов, но и многие другие источники информации. Признавая ценность доказательных рандомизированных клинических испытаний, европейские эксперты считают, что они часто страдают рядом ограничений, а именно:
- для участия в них отбираются пациенты с высоким риском;
- степень доказательности в отношении вторичных точек неадекватна;
- используемые терапевтические режимы отличаются от реальной клинической практики.
Кроме того, контролируемые рандомизированные испытания у больных АГ обычно продолжаются 4-5 лет, тогда как в реальной жизни гипертоник среднего возраста может находиться на лекарственной терапии в течение 20-30 лет. Таким образом, имеющиеся на сегодняшний день данные не позволяют оценить результаты длительного лечения.
Авторы европейских рекомендаций также старались избегать жестких стандартов ведения конкретных больных, которые неизбежно различаются личностными, медицинскими и культурными характеристиками. В соответствии с этим определение высокого нормального АД включает показатели, которые могут расцениваться как высокие (т.е. гипертензивные) у пациентов с высоким риском или как приемлемые у лиц с меньшим риском.
Если цифры систолического и диастолического АД пациента попадают в разные категории, стадию АГ определяют по более высокому показателю. У пожилых больных с изолированной систолической АГ ее стадия оценивается на основании показателей САД при условии, что ДАД ниже 90 мм рт. ст.
Основной целью лечения АГ является максимальное снижение риска сердечно-сосудистой заболеваемости и смертности, поэтому важное место в Европейских рекомендациях принадлежит оценке общего кардиоваскулярного риска, позволяющего определять прогноз для конкретного пациента (табл. 5).
К наиболее распространенным факторам риска сердечно-сосудистого заболевания, использованным для стратификации, относятся:
- Уровни систолического и диастолического АД.
- Возраст старше 55 лет для мужчин.
- Возраст старше 65 лет для женщин.
- Курение.
- Дислипидемия:
- общий холестерин >6,0 моль/л (> 250 мг/дл) или;
- холестерин липопротеинов низкой плотности >4,0 ммоль/л (> 155 мг/дл) или;
- холестерин липопротеинов высокой плотности: для мужчин <1,0 ммоль/л (<40 мг/дл), для женщин <1,2 ммоль/л (<48 мг/дл).
- Семейный анамнез раннего развития сердечно-сосудистого заболевания (мужчины –менее 55 лет, женщины – менее 65 лет).
- Абдоминальное ожирение* (окружность живота ≥ 102 см у мужчин, 88 см у женщин.
- С-реактивный белок** ≥ 1 мг/дл.
* Ожирение названо абдоминальным с целью привлечения внимания к важному признаку метаболического синдрома. В целом, излишний вес может не составлять проблему при условии, что жир не откладывается в области живота.
** С-реактивный белок был добавлен к факторам риска после получения доказательств того, что он позволяет надежно предсказывать уровень холестерина липопротеинов высокой плотности и ассоциируется с метаболическим синдромом.
Данные, полученные в рандомизированных клинических исследованиях, свидетельствуют о том, что для профилактики сердечно-сосудистой заболеваемости и смертности необходимо поддерживать АД на уровне не выше 140/90 мм рт. ст. а у больных сахарным диабетом – 130/80 мм рт. ст. Уровень САД и ДАД (табл. 4), наряду с уровнем общего кардиоваскулярного риска (табл. 5), отнесен в Европейских рекомендациях к основным факторам, на основании которых определяется необходимость начала фармакотерапии.
Лицам с высоким нормальным АД (САД 130-139 мм рт. ст. или ДАД 85-89 мм рт.ст.) рекомендуется:
- Оценить факторы риска, поражения органов-мишеней (особенно почек), сахарный диабет и ассоциированные клинические условия.
- при очень высоком риске – начать лекарственную терапию;
- при умеренном риске – мониторировать АД;
- при низком риске – не предпринимать никаких вмешательств.
Лицам с I и II стадиями АГ (САД 140-179 мм рт. ст. или ДАД 90-109 мм рт.ст.) рекомендуется:
- Оценить другие факторы риска (поражения органов-мишеней, сахарный диабет и ассоциированные клинические условия).
- Принять меры, направленные на изменение образа жизни и коррекцию других факторов риска или заболеваний.
- Стратифицировать абсолютный риск:
- при очень высоком/высоком риске – немедленно начать лекарственную терапию;
- при умеренном риске – мониторировать АД и другие факторы риска в течение 3 месяцев или более (САД ≥ 140 мм рт. ст. или ДАД ≥ 90 мм рт. ст. – начать лекарственную терапию, САД
Лечение инфекционного эндокардита. Диагностика артериальной гипертензии/гипертонии. Европейские рекомендации.
Сравнительных данных по распространенности АГ и временнόй динамике показателей АД в разных странах Европы немного. В целом, распространенность АГ находится в диапазоне 30–45% общей популяции, с резким возрастанием по мере старения. По-видимому, в разных странах также имеются заметные различия средних значений АД, без каких-либо
системных тенденций к изменению АД за последние десять лет.
В связи с трудностями в получении сопоставимых результатах в разных странах и в разное время, было выдвинуто предложение опираться на некий суррогатный показатель АГ. Хорошим кандидатом на роль такого показателя является инсульт, так как общепризнано, что АГ является самой важной его причиной. Описана тесная зависимость между распространенностью АГ и смертностью от инсульта. Частота инсульта и динамика смертности
от него в Европе были проанализированы по статистическим данным Всемирной Организации здравоохранения (ВОЗ). В странах Запада отмечается тенденция к снижению этого показателя, в отличие от восточно-европейских стран, где смертность от инсульта явно растет.
Длительное время в рекомендации по АГ единственными или основными параметрами, определяющими необходимость и вид терапии, были только значения АД. В 1994г ESC, ESH и Европейское общество по атеросклерозу (EAS) разработали совместные рекомендации по профилактике ишемической болезни сердца (ИБС) в клинической практике, где подчеркнули, что профилактика ИБС должна проводиться с учетом количественной оценки общего (или суммарного) сердечно-сосудистого риска. В настоящее время этот подход общепринят и уже входил в рекомендации ESH/ESC по АГ от 2003 и 2007гг. Данная
концепция основана на том факте, что лишь у небольшой части популяции лиц с гипертонией имеется только повышение АД, у большинства же обнаруживаются и другие сердечно-сосудистые факторы риска. Более того, одновременное наличие повышенного АД и других факторов сердечно-сосудистого риска может взаимоусиливать друг друга, и в совокупности дает более высокий общий сердечно-сосудистый риск, чем сумма его компонентов по отдельности. Наконец, у лиц из категории высокого риска тактика антигипертензивной терапии (начало и интенсивность лечения, использований комбинаций препаратов и т. д. см. разделы 4, 5, 6 и 7), а также других видов лечения может отличаться от таковой у пациентов из группы низкого риска. Есть данные о том, что у больных из группы высокого риска достичь контроля АД труднее, и они чаще нуждаются в назначении антигипертензивной медикаментозной терапии в сочетании с другими препаратами, например, вместе с активной гиполипидемической терапией. Для получения максимальной экономической эффективности лечения АГ подходы к лечению должны учитывать не только уровни АД, но и общий сердечно-сосудистый риск.
Поскольку абсолютный общий сердечно-сосудистый риск сильно зависит от возраста, у молодых пациентов он может быть низким даже при сочетании высокого АД с другими факторами риска. Однако при неадекватном лечении подобное состояние годы спустя может трансформироваться в отчасти необратимое состояние высокого риска. У лиц молодого возраста терапевтические решения лучше принимать по результатам количественной оценки относительного риска или путем определения “сердечного возраста” и “сосудистого возраста”.
Следует еще раз подчеркнуть большое значение диагностики поражения органов-мишеней, поскольку связанные с АГ бессимптомные изменения в нескольких органах указывают на прогрессирование сердечно-сосудистого континуума, что сильно повышает риск выше того уровня, который зависит только от факторов риска. Выявлению бессимптомного поражения органов-мишеней посвящен отдельный раздел, в котором обсуждаются доказательства дополнительного риска, сопутствующего каждому субклиническому нарушению. Более десяти лет в международных рекомендациях по лечению АГ (ВОЗ, 1999; ВОЗ/Международное общество гипертонии, 2003; рекомендации ESH/ESC
2003 и 2007гг) сердечно-сосудистый риск подразделяется на различные категории с учетом величины АД, наличия сердечно-сосудистых факторов риска, бессимптомного поражения органов мишеней, диабета, клинически манифестных сердечно-сосудистых заболеваний и хронической болезни почек (ХБП). Этого же принципа придерживаются рекомендации ESC по профилактике от 2012 г.
Классификация на низкий, средний, высокий и очень высокий риск в настоящих рекомендациях сохранена и означает 10-летний риск сердечно-сосудистой смертности, в соответствии с определением, данным в рекомендациях ESC по профилактике. Оценка общего сердечно-сосудистого риска. В определенных подгруппах больных, например, уже имеющих сердечно-сосудистые заболевания, диабет, ИБС или резко выраженные отдельные факторы риска, оценка общего сердечно-сосудистого риска представляет собой простую задачу.
При всех упомянутых состояниях суммарный сердечно-сосудистый риск высокий или очень высокий, что диктует необходимость проведения интенсивных мер по его снижению. Однако большое число больных АГ не входит ни в одну из вышеупомянутых категорий. По этой причине для отнесения больных в группы низкого, среднего, высокого или очень высокого риска необходимо пользоваться моделями для расчета общего сердечно-
сосудистого риска, что дает возможность соответствующей адаптации терапевтических подходов. Для расчета общего сердечно-сосудистого риска разработано несколько компьютерных методик. Недавно был опубликован обзор их значения и ограничений. Модель систематической оценки коронарного риска (SCORE) была разработана по результатам крупных европейских когортных исследований. Она позволяет рассчитать риск смерти от сердечно-сосудистых (не только коронарных) заболеваний в ближайшие 10 лет на основании возраста, пола, курения, уровня общего холестерина и САД. С помощью модели SCORE таблицы риска были адаптированы для отдельных стран, в частности, для многих стран Европы. Подготовлено два набора таблиц и для международного использования: один - для стран с высоким риском, второй - для стран с низким риском.
В связи с увеличением продолжительности жизни и постарением населения планеты артериальная гипертензияприобрела статус эпидемии и проблемы человечества мирового масштаба. Исследования последних десятилетий в кардиологии были посвящены этой проблеме, изучали особенности течения, ее вклад в формирование кардиоваскулярного риска и смертности в случае отсутствия, несвоевременности или неполноценности лечения. В связи с тем, что артериальная гипертензия часто берет начало в молодом возрасте и со временем при отсутствии должного лечения формирует причинно-следственный комплекс, приводящий к формированию иных сердечно-сосудистых заболеваний и усугубляющий течение экстракардиальных нозологий.
Влияние гипертонии на сердечно-сосудистый риск
За последние десятилетия было проведено множество клинических и эпидемиологических исследований в области лечения артериальной гипертонии и течения гипертензии. Полученные результаты продемонстрировали значение негативного воздействия гипертонии на риск возникновения сердечно-сосудистых событий, в т.ч. приводящих к летальному исходу вследствие фатальных осложнений. Было доказано, что артериальная гипертензия напрямую связана с ростом числа инсультов и случаев ИБС (ишемической болезни сердца), в т.ч. заканчивающихся летальными исходами вследствие этих заболеваний. Так, около 67 % случаев инсультов и более 50 % подтвержденных диагнозов ИБС были обусловлены и взаимосвязаны с артериальной гипертензией. Только вдумайтесь в эти цифры. Если лечение артериальной гипертонии отсутствует, заболевание уносит жизни 7 млн. человек в год, а также становится причиной инвалидизации 64 млн. пациентов! И, несомненно, наиболее тесная взаимозависимость наблюдается между артериальной гипертензией и инсультами – сердечно-сосудистыми катастрофами, фактически не поддающимися лечению и чаще всего приводящими к смертельному исходу.
Артериальная гипертензия и другие заболевания
Причинно-следственная связь между гипертонией и риском возникновения проблем, не связанных с сердечно-сосудистыми заболеваниями, изучена специалистами в меньшей степени. При этом наблюдаются частые корреляции повышенного артериального давления с такими заболеваниями, как дисфункция почек и сахарный диабет. Например, лечение артериальной гипертонии не будет в достаточной степени эффективным, если у больного диагностирована диабетическая нефропатия, поэтому в динамике патологические исходы этих заболеваний всегда усугубляют друг друга. Если вышеперечисленные заболевания протекают на фоне гипертонии, то они в свою очередь служат дополнительным фактором риска, вследствие которого усугубляется и сама артериальная гипертензия. Подобные ситуации требуют индивидуального комбинированного подхода к лечению.
Степени тяжести гипертонии и уровни риска
Какую степень тяжести имеет артериальная гипертензия и какое лечение необходимо, определяется в зависимости от уровня давления пациента, а также от наличия сопутствующих неблагоприятных факторов, усугубляющих ситуацию и усложняющих лечение (пола, возраста, избыточного веса, курения, наследственности, сопутствующих ССЗ и др.). Согласно рекомендациям международных экспертов, при отсутствии других факторов сердечно-сосудистого риска целевой уровень артериального давления составляет <140/90 мм рт. ст. Ученые приводят доказательства того, что риск кардиоваскулярных событий и смертность значительно возрастают, начиная с цифр повышенного нормального давления.
Артериальная гипертензия является первопричиной многих ССЗ. Имеющаяся гипертония значительно ухудшает прогноз для здоровья и жизни больного.
Для оценки суммарного влияния нескольких факторов риска относительно абсолютного риска сердечно-сосудистых тяжелых поражений, эксперты ВОЗ-МОГ предложили стратифицировать риск на «низкий», «средний», «высокий» и «очень высокий». В каждой категории риск рассчитан на основании информации о среднем 10-летнем риске нефатальных инфаркта миокарда и инсульта, смерти от заболеваний сердечно-сосудистого характера по результатам Фрамингемского исследования.
Факторы риска
Поражение органов-мишеней (ГБ II стадии, ВОЗ 1993)
Сопутствующие (ассоциированные) клинические состояния (ГБ III стадии, ВОЗ 1993)
Основные:
- женщины старше 65 лет;
- мужчины старше 55 лет;
- мужчины моложе 55 лет и женщины в возрасте до 65 лет, имеющие семейный анамнез ранних сердечно-сосудистых заболеваний;
- курящие;
- люди, имеющие уровень холестерина выше 6,5 ммоль/л.;
- страдающие сахарным диабетом.
Дополнительные* факторы риска, которые негативно влияют на лечение больного с гипертензией:
- повышение ХС-ЛНП;
- микроальбуминурия при диабете;
- повышение фибриногена;
- снижение ХС-ЛВП;
- ожирение;
- ведение малоподвижного образа жизни;
- социально-экономическая группа риска.
Протеинурия или/и креатининемия 1.2-2.0 мг/дл. Рентгенологические или ультразвуковые признаки атеросклеротических бляшек.Очаговое или генерализованное сужение артерий сетчатки.Гипертрофия левого желудочка (ЭКГ, ЭХОКГ или рентгенография).
Заболевания сердца
Расслаивающая аневризма аорты
периферических артерий.
Гипертоническая ретинопатия
Экссудаты или геморрагии.
Отек соска зрительного нерва
Распределение артериальной гипертензии (гипертонии) по степени риска — стратификация риска у больных АГ








