Для цитирования:
Сергеев А.Ю., Сергеев Ю.В. Дерматофитии // РМЖ. 2003. №15. С. 845
ММА имени И.М. Сеченова, Национальная академия микологии, Москва
Возбудители
Дерматофитами называют плесневые грибы - аскомицеты семейства Arthodermataceae
(порядок Onygenales
), относящиеся к трем родам - Epidermophyton, Microsporum
и Trichophyton
. Всего известно 43 вида дерматофитов, из них - 30 возбудителей дерматофитии .
Основными возбудителями микозов в России, по нашим данным , являются, в порядке встречаемости, T. rubrum (рис. 1), T. mentagrophytes (рис. 2), M. canis (рис. 3).
Рис. 1. Микроморфология T. rubrum

Рис. 2. Микроморфология T. mentagrophytes var. interdigitale

Рис. 3. Микроморфология M. canis
Дерматофиты называют геофильными, зоофильными или антропофильными в зависимости от их обычной среды обитания - почвы, организма животных или человека. Члены всех трех групп могут вызывать заболевания человека, но их различные природные резервуары определяют эпидемиологические особенности - источник возбудителя, распространенность и географию ареалов (табл. 1).

Хотя многие геофильные дерматофиты могут вызывать инфекцию и у животных, и у людей, наиболее привычной, естественной средой обитания этих грибов является почва. Члены зоофильной и антропофильной групп произошли, как считают, от этих и других населяющих почву сапрофитов, способных разрушать кератин. Зоофильные организмы спорадически могут передаваться людям, если имеют сродство к кератину человека. Передача происходит при непосредственном контакте с инфицированным животным, либо через предметы, на которые попадают шерсть и кожные чешуйки этих животных. Часто инфекции возникают в сельских районах, но в настоящее время особенно велика роль домашних животных (особенно при инфекции M. canis ). Многие члены зоофильной группы названы в соответствии с хозяевами-животными. Общая эпидемиологическая характеристика зоонозных и антропонозных дерматофитий - высокая контагиозность. Дерматофития, пожалуй, единственная контагиозная инфекция среди всех микозов человека.
Хотя многие геофильные дерматофиты могут вызывать инфекцию и у животных, и у людей, наиболее привычной, естественной средой обитания этих грибов является почва. Члены зоофильной и антропофильной групп произошли, как считают, от этих и других населяющих почву сапрофитов, способных разрушать кератин. Зоофильные организмы спорадически могут передаваться людям, если имеют сродство к кератину человека. Передача происходит при непосредственном контакте с инфицированным животным, либо через предметы, на которые попадают шерсть и кожные чешуйки этих животных. Часто инфекции возникают в сельских районах, но в настоящее время особенно велика роль домашних животных (особенно при инфекции). Многие члены зоофильной группы названы в соответствии с хозяевами-животными. Общая эпидемиологическая характеристика зоонозных и антропонозных дерматофитий - высокая контагиозность. Дерматофития, пожалуй, единственная контагиозная инфекция среди всех микозов человека.Характер инфекций, вызываемый антропофильными дерматофитами, является, как правило, эпидемическим. Основной прирост заболеваемости обеспечивается антропофильными видами. В настоящее время антропофильные дерматофиты могут быть обнаружены у 20% всего населения, а вызываемые ими инфекции являются наиболее распространенными микозами. По данным нашего эпидемиологического исследования, наблюдается рост заболеваемости дерматофитией .
Патогенные свойства и патогенез
Все дерматофиты обладают кератинолитической активностью, т.е. способны разлагать кератин животных и/или человека. Активность кератиназ и вообще протеолитических ферментов считается основой патогенных свойств дерматофитов. Сами кератиназы способны разлагать не только кератин, но и другие животные белки, в том числе коллаген и эластин. Активность кератиназ неодинакова у разных дерматофитов. Наиболее высокой активностью отличается T. mentagrophytes
, весьма умеренной - T. rubrum
. Способности разлагать разные типы кератина в целом соответствует локализация дерматофитной инфекции. Так, E. floccosum
- вид с невысокой кератинолитической активностью - не поражает волосы.
Внедрение колонии возбудителя в эпидермис обеспечивается как кератинолитической активностью, так и ростом гиф. Как плесневые грибы, дерматофиты имеют специализированный аппарат для направленного роста гифы. Он направлен в точки наименьшего сопротивления, как правило - в стыки между смежными клетками. Пенетрирующие гифы дерматофитов традиционно считают особыми органами-перфораторами. До сих пор неясно, чья роль в инвазивном процессе важнее - кератиназ или давления направленного роста.
Глубина продвижения грибковой колонии в эпидермисе ограничена. При инфекциях кожи дерматофиты редко проникают глубже зернистого слоя, где их встречают естественные и специфические факторы защиты. Таким образом, дерматофитная инфекция охватывает только неживые, ороговевшие ткани .
Имеющиеся данные о факторах защиты макроорганизма при дерматофитии подвергают сомнению точку зрения некоторых авторов о том, что при данной инфекции происходит лимфогематогенное распространение возбудителя или его залегание в неороговевающих тканях, омываемых кровью. Глубокие формы дерматофитии описаны у больных с выраженным дефицитом одного или нескольких факторов резистентности.
Классификация
В основу зарубежной классификации микозов, принятой в МКБ-10, положен принцип локализации (табл. 2). Данная классификация удобна с практической точки зрения, однако не учитывает этиологических особенностей дерматофитии в некоторых локализациях. В то же время варианты этиологии определяют эпидемиологические характеристики и потребность в соответствующих мероприятиях, а также особенности лабораторной диагностики и лечения. В частности, представители родов Microsporum и Trichophyton имеют неодинаковую чувствительность к некоторым антимикотикам.

Общепринятой классификацией в России долгое время являлась предложенная Н.Д. Шеклаковым в 1976 г. На наш взгляд, разумным и приемлемым компромиссом является использование классификации МКБ с уточнением, при необходимости, этиологии возбудителя или его эквивалента. Например: дерматофития гладкой кожи (tinea corporis B35.4 ), вызванная T. rubrum (син. руброфития гладкой кожи). Или: дерматофития волосистой части головы (B35.0 фавус/микроспория/трихофития).
Термин «дерматомикозы», которым порой пытаются подменить общеупотребительное название дерматофитии, на наш взгляд, неуместен и не может служить эквивалентом дерматофитии. Дерматомикозы - это грибковые инфекции кожи вообще, т.е. и кандидоз, и разноцветный лишай, и многие плесневые микозы.
Дерматофитии волосистой части головы
За рубежом выделяют следующие клинико-этиологические формы tinea capitis
: 1) эктотрикс-инфекция. Вызывается Microsporum spp.
(антропозоонозная микроспория волосистой части головы); 2) эндотрикс-инфекция. Вызывается Trichophyton spp.
(антропонозная трихофития волосистой части головы); 3) фавус (парша). Вызывается T. shoenleinii
; 4) керион (инфильтративно-нагноительная дерматофития).
Наиболее распространенной из перечисленных инфекций в России является микроспория . Основным возбудителем дерматофитии волосистой части головы в России и Восточной Европе является Microsporum canis . Число регистрируемых случаев микроспории за последние годы составляло до 100 тыс. в год. Встречаемость возбудителей антропонозной микроспории (M. ferrugineum ) и трихофитии (T. violaceum ), распространенных на Дальнем Востоке и в Средней Азии, следует признать спорадической.
Классическая картина микроспории обычно представлена одним или несколькими округлыми очагами с довольно четкими границами, от 2 до 5 см в диаметре. Волосы из очагов тусклые, ломкие, светло-серого цвета, у основания одеты в белый чехол. Выпадение волос над поверхностью кожи объясняет то, что очаги представляются подстриженными, соответствуя названию «стригущий лишай». Кожа в очаге слегка гиперемирована и отечна, покрыта сероватыми мелкими чешуйками. Указанная клиническая картина соответствует названию «лишай серых пятен».
Для трихофитии волосистой части головы характерны множественные изолированные небольшие (до 2 см) очаги. Типично обламывание волос на уровне кожи, оставляющее пенек в виде черной точки, выглядывающей из устья фолликула («лишай черных точек»).
Классическая картина фавуса характеризуется наличием скутул (scutula , лат. щиток) - корок грязно-серого или желтого цвета. Сформировавшаяся скутула представляет собой сухую блюдцеобразную корку, из центра которой выходит волос. Каждая скутула состоит из массы гиф, склеенных экссудатом, т.е. по существу является колонией гриба. В запущенных случаях скутулы сливаются, покрывая большую часть головы. Сплошная корка при фавусе напоминает пчелиные соты, чему обязано латинское название болезни. При распространенном фавусе от корок исходит неприятный, «мышиный» (амбарный, кошачий) запах. В настоящее время фавус практически не встречается в России.
Для инфильтративно-нагноительной формы микроспории и трихофитии характерно выраженное воспаление с преобладанием пустул и формированием крупных образований - керионов. Керион - болезненный плотный очаг эритемы и инфильтрации - имеет выпуклую форму, выглядит ярко-красным или синюшным, с четкими границами и бугристой поверхностью, покрыт многочисленными пустулами и эрозиями, часто скрытыми под гнойно-геморрагическими корками. Характерны расширенные устья фолликулов, из которых при надавливании выделяется желтый гной. Подобную картину сравнивают с медовыми сотами (kerion ). Керион часто сопровождается общими явлениями - лихорадкой, недомоганием, головной болью. Развивается болезненный регионарный лимфаденит (обычно заднешейные или заушные узлы).
Дерматофитии ногтей
Онихомикозы поражают не менее 5-10% населения России, а за последние 10 лет заболеваемость выросла в 2,5 раза . Онихомикозы на стопах встречаются в три-семь раз чаще, чем на кистях. Дерматофиты считаются главными возбудителями онихомикоза вообще. На их долю приходится до 70-90% всех грибковых инфекций ногтей. Возбудителем онихомикоза может быть любой из дерматофитов, но чаще всего два вида: T. rubrum
и T. mentagrophytes var. interdigitale. T. rubrum
- основной возбудитель онихомикозов в целом.
Выделяют три основные клинические формы онихомикоза: дистально-латеральную, проксимальную и поверхностную, в зависимости от места внедрения возбудителя. Наиболее часто встречается дистальная форма. При этом элементы гриба проникают в ноготь с пораженной кожи в области нарушенного соединения дистального (свободного) конца ногтя и кожи. Инфекция распространяется к корню ногтя, причем для ее продвижения необходимо превосходство скорости роста гриба над скоростью естественного роста ногтя в обратном направлении. Рост ногтя замедляется с возрастом (до 50% после 65-70 лет), в связи с чем онихомикозы и преобладают у пожилых людей. Клинические проявления дистальной формы - утрата прозрачности ногтевой пластинки (онихолизис), проявляющаяся как беловатые или желтые пятна в толще ногтя, и подногтевой гиперкератоз, при котором ноготь выглядит утолщенным. При редкой проксимальной форме грибы проникают через проксимальный валик ногтя. Белые или желтые пятна появляются в толще ногтя у его корня. При поверхностной форме онихомикоз представлен пятнами на поверхности ногтевой пластинки.
Мы не будем останавливаться на особенностях клинической оценки тяжести и течения онихомикозов, чему посвящены несколько наших книг и десятки статей. Здесь заметим, что онихомикозы - наиболее трудно поддающаяся лечению форма дерматофитии, и во многом благодаря ошибкам в терапии онихомикозов у населения сохраняется длительно существующий источник дерматофитной инфекции. Наше эпидемиологическое исследование показало, что средняя расчетная продолжительность заболевания в настоящее время (при наличии десятков эффективных антимикотиков) составляет 20 лет, а по результатам опроса больных среднего возраста - около 10 лет . Довольно много для контагиозного заболевания.
Дерматофитии кистей и стоп
Микозы стоп распространены повсеместно и встречаются чаще, чем любые другие микозы кожи. Главным возбудителем микоза стоп является T. rubrum
, гораздо реже микоз стоп вызывают T. mentagrophytes var. interdigitale
, еще реже - другие дерматофиты. Микозы стоп, обусловленные T. rubrum
и T. mentagrophytes
, имеют особенности эпидемиологии и клинической картины. В то же время возможны варианты микоза стоп, типичные для одного возбудителя, но вызванные другим.
Заражение микозом стоп, вызываемым T. rubrum (руброфития стоп), чаще происходит в семье, при непосредственном контакте с больным, а также через обувь, одежду или общие предметы обихода. Инфекция отличается хроническим течением, поражением обеих стоп, частым распространением на гладкую кожу и ногтевые пластинки. При длительном течении характерно вовлечение кожи ладоней, как правило, правой (рабочей) кисти - синдром «двух стоп и одной кисти» (tinea pedum et manuum ). Обычно T. rubrum вызывает хроническую сквамозно-гиперкератотическую форму микоза стоп, так называемый «мокасиновый тип». При данной форме поражается подошвенная поверхность стопы. В пораженной области отмечается легкая эритема, умеренное или выраженное шелушение, а в ряде случаев - и толстый слой гиперкератоза. Гиперкератоз наиболее выражен в точках, несущих наибольшую нагрузку. В тех случаях, когда очаг сплошной и покрывает всю поверхность подошвы, стопа становится как бы одетой в слой эритемы и гиперкератоза наподобие мокасины. Заболевание, как правило, не сопровождается субъективными ощущениями. Иногда проявления руброфитии стоп минимальны, представлены легким шелушением и трещинами на подошве - так называемая стертая форма.
Заражение микозом стоп, обусловленным T. mentagrophytes (эпидермофития стоп), чаще происходит в местах общественного пользования - спортивных залах, банях, саунах, бассейнах. При эпидермофитии стоп обычно наблюдается межпальцевая форма. В 3-й, 4-й, иногда в 1-й межпальцевой складке появляется трещина, по краям окаймленная белыми полосками мацерированного эпидермиса, на фоне окружающей эритемы. Эти явления могут сопровождаться неприятным запахом (особенно при присоединении вторичной бактериальной инфекции) и, как правило, болезненны. В ряде случаев поражается окружающая кожа и ногти ближайших пальцев стопы (I и V). T. mentagrophytes является сильным сенсибилизатором и иногда вызывает везикулезную форму микоза стоп. В этом случае на пальцах, в межпальцевых складках, на своде и боковых поверхностях стопы образуются мелкие пузырьки. В редких случаях они сливаются, образуя пузыри (буллезная форма).
Дерматофитии гладкой кожи и крупных складок
Дерматофитии гладкой кожи встречаются реже, чем микозы стоп или онихомикозы. Поражения гладкой кожи могут вызывать любые дерматофиты. Как правило, в России они вызываются T. rubrum
(руброфития гладкой кожи) или M. canis
(микроспория гладкой кожи). Встречаются также зоонозные микозы гладкой кожи, вызванные более редкими видами дерматофитов.
Очаги микоза гладкой кожи имеют характерные особенности - кольцевидный эксцентрический рост и фестончатые очертания. За счет того, что в инфицированной коже постепенно сменяются фазы внедрения гриба в новые участки, воспалительной реакции и ее разрешения, рост очагов от центра к периферии выглядит, как расширяющееся кольцо. Кольцо образовано валиком эритемы и инфильтрации, в центре его отмечается шелушение. При слиянии нескольких кольцевидных очагов образуется один большой очаг с полициклическими фестончатыми очертаниями. Для руброфитии, как правило, поражающей взрослых, характерны распространенные очаги с умеренными явлениями эритемы, при этом у больного можно обнаружить и микоз стоп или кистей, онихомикоз. Для микроспории, поражающей в основном детей, заражающихся от домашних животных, характерны небольшие монетовидные очаги на закрытых участках кожи, нередко - очаги микроспории волосистой части головы.
В некоторых случаях врачи, не распознав микоз гладкой кожи, назначают на очаг эритемы и инфильтрации кортикостероидные мази. При этом воспалительные явления стихают, и микоз принимает стертую форму (так называемый tinea incognito ).
Микозы крупных складок, обусловленные дерматофитами, также сохраняют характерные черты: периферический валик, разрешение в центре и полициклические очертания. Наиболее типичная локализация - паховые складки и внутренняя сторона бедра. Основным возбудителем паховой дерматофитии в настоящее время является T. rubrum (паховая руброфития). Традиционным обозначением tinea cruris в отечественной литературе являлась паховая эпидермофития в соответствии с названием возбудителя - E. floccosum (старое название - E. inguinale ).
Какие формы дерматофитии преобладают в России?
Нами была изучена распространенность дерматофитии по данным Медицинского центра Управления делами Президента РФ, где в 1980-90-х гг. была реализована система сплошной ежегодной диспансеризации контингента (в среднем 28000 пациентов в год) . Распространенность и заболеваемость дерматофитией в зависимости от локализации была изучена при анализе историй болезни за двухлетний период. Изучалась общая распространенность (число зарегистрированных случаев), заболеваемость (число случаев, впервые выявленных в году) и заболеваемость, выявленная при диспансеризации. Показатели рассчитывались в абсолютных значениях и на 1000 контингента ПМЦ.
Среднее число больных дерматофитией за 10 лет (1990-99 гг.) составило 63,92 в расчете на 1000 контингента ПМЦ. За 10-летний период наблюдалось волнообразное изменение числа зарегистрированных случаев дерматофитии. С 1997 по 1999 г. отмечался рост числа зарегистрированных случаев дерматофитии.
Доля дерматофитии ногтей в общем числе зарегистрированных случаев дерматофитии составила около 77%. Таким образом, онихомикоз (дерматофития ногтей) являлся преобладающим среди всех диагнозов дерматофитии . На втором месте по встречаемости стоял микоз стоп, на третьем - микозы гладкой кожи. Дерматофития ногтей регистрировалась более чем в 3 раза чаще, чем дерматофитии всех остальных локализаций, взятые вместе (рис. 4). При этом при одновременном обнаружении дерматофитии кожи стоп и ногтей регистрировали дерматофитию ногтей.

Рис. 4. Число зарегистрированных случаев дерматофитии в зависимости от локализации за 1 год исследования (обработано 33529 ИБ)
Дерматофитии, включая онихомикозы, составили значительную долю в дерматологической патологии (31%), а доля собственно онихомикоза составила 24%. Дерматофитии (включая дерматофитию ногтей) и собственно онихомикозы по рангу встречаемости заняли второе место, уступая только всем негрибковым и неонкологическим заболеваниям кожи, взятым вместе (рис. 5).

Рис. 5. Дерматофитии в структуре дерматологической патологии
Таким образом, по крайней мере в отношении взрослого населения следует признать онихомикоз и микоз стоп, обычно с ним сочетающийся, главной формой дерматофитии в России и современными «лидерами» дерматологической заболеваемости.
Лабораторная диагностика дерматофитии
Основной принцип
лабораторной диагностики дерматофитии - обнаружение мицелия возбудителя в патологическом материале
. Этого достаточно для подтверждения диагноза и начала лечения. Патологический материал: чешуйки кожи, волосы, фрагменты ногтевой пластинки, перед микроскопированием подвергают «просветлению», т.е. обработке раствором щелочи. Это позволяет растворить роговые структуры и оставить в поле зрения только массы гриба. Диагноз подтверждается, если в препарате видны нити мицелия или цепочки конидиев. В лабораторной диагностике дерматофитии волосистой части головы учитывают также расположение элементов гриба относительно стержня волоса. Если споры расположены снаружи (характерно для видов Microsporum), такой тип поражения называется эктотрикс, а если внутри - то эндотрикс (характерно для видов Trichophyton). Определение этиологии и идентификация дерматофитов проводятся по морфологическим особенностям после выделения культуры. При необходимости проводятся дополнительные тесты (уреазная активность, образование пигмента на специальных средах, потребность в питательных добавках и др.) . Для быстрой диагностики микроспории используется также люминесцентная лампа Вуда, в лучах которой элементы гриба в очагах микроспории дают светло-зеленое свечение.
Лечение
В лечении дерматофитии могут быть использованы все системные противогрибковые средства для приема внутрь и практически все местные антимикотики и антисептики.
Из системных препаратов действуют только на дерматофиты или разрешены к применению только при дерматофитии гризеофульвин и тербинафин . Препараты с более широким спектром действия относятся к классу азолов (имидазолы - кетоконазол, триазолы - флуконазол, итраконазол). Перечень местных антимикотиков насчитывает десятки разных соединений и лекарственных форм и постоянно пополняется.
Среди современных антимикотиков тербинафин отличается наиболее высокой активностью в отношении возбудителей дерматофитии . Минимальные подавляющие концентрации тербинафина составляют в среднем около 0,005 мг/л, что на порядки ниже концентраций других антимикотиков, в частности, азолов. Поэтому уже многие годы тербинафин считается стандартом и препаратом выбора в лечении дерматофитии.
Накоплен значительный опыт использования тербинафина в России , разработаны новые схемы системной и комбинированной терапии, в частности, - при дерматофитии ногтей .
Местное лечение большинства форм дерматофитии волосистой части головы неэффективно. Поэтому до появления пероральных системных антимикотиков больных детей изолировали, чтобы не заразить остальных членов детского коллектива, а в лечении применяли различные методы эпиляции. Основным методом лечения дерматофитии волосистой части головы является системная терапия. В лечении могут быть использованы гризеофульвин, тербинафин, итраконазол и флуконазол. Гризеофульвин пока остается стандартом лечения дерматофитий волосистой части головы в России.
Тербинафин более эффективен, чем гризеофульвин в целом, однако также менее активен в отношении M. canis. Это проявляется в расхождении отечественных и зарубежных рекомендаций, поскольку в Западной Европе и США под tinea capitis чаще подразумевают трихофитию, а в России - микроспорию. В частности, отечественными авторами отмечена необходимость повышения дозы при микроспории на 50% от рекомендованной . По их наблюдениям, эффективными суточными дозами тербинафина при микроспории являются: у детей с массой тела до 20 кг - 94 мг/сут (3/4 125 мг таблетки); до 40 кг - 187 мг/сут (1,5 125 мг таблетки); более 40 кг - 250 мг/сут. Взрослым назначают дозы 7 мг/кг, не более 500 мг/сут. Продолжительность лечения - 6-12 нед. .
В лечении дерматофитии ногтей также используют местную и системную терапию или их сочетание - комбинированную терапию. Местная терапия применима в основном только при поверхностной форме, начальных явлениях дистальной формы или поражениях единичных ногтей. В прочих случаях более эффективна системная терапия. Современные местные средства для лечения онихомикозов включают противогрибковые лаки для ногтей. Системная терапия включает препараты тербинафина, итраконазол и флуконазол (табл. 3).
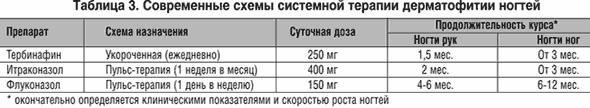
Продолжительность лечения любым препаратом зависит от клинической формы онихомикоза, распространенности поражения, степени подногтевого гиперкератоза, пораженного ногтя и возраста больного. Для расчета продолжительности в настоящее время используется предложенный нами специальный индекс КИОТОС . Комбинированная терапия может быть назначена в тех случаях, когда только системной терапии недостаточно или она имеет большую продолжительность. Наш опыт комбинированной терапии с использованием тербинафина включает его использование укороченными курсами и в прерывистой схеме, в сочетании с противогрибковыми лаками для ногтей .
В лечении дерматофитии стоп и кистей используют как местные, так и системные противогрибковые средства. Наружная терапия наиболее эффективна при стертой и межпальцевой формах микоза стоп . Современные антимикотики для местного применения включают кремы, аэрозоли, мази. Если эти средства недоступны, используют местные антисептики. Продолжительность лечения составляет от двух недель при использовании современных препаратов до четырех - при использовании традиционных средств. При хронической сквамозно-гиперкератотической форме микоза стоп, вовлечении кистей или гладкой кожи, поражении ногтей местная терапия зачастую обречена на неудачу. В этих случаях назначают системные препараты - тербинафин - по 250 мг в сутки в течение не менее двух недель, итраконазол - по 200 мг два раза в день в течение одной недели. При поражении ногтей сроки терапии продлеваются. Системная терапия показана и при островоспалительных явлениях, везикуло-буллезных формах инфекции. Наружно в этих случаях используют примочки, растворы антисептиков, аэрозоли, а также комбинированные средства, сочетающие в себе кортикостероидные гормоны и антимикотики. Показана десенсибилизирующая терапия.
Наружная терапия при поражениях гладкой кожи показана при изолированном поражении гладкой кожи. При поражении пушковых волос, глубокой и инфильтративно-нагноительной дерматофитии, tinea incognito показана системная терапия. Мы рекомендуем ее также при локализации очагов на лице, и при распространенной руброфитии (хотя при них, как правило, поражены и ногти).
Наружные противогрибковые препараты используют в форме кремов или мазей; возможно использование аэрозоля. Используются те же препараты, что и для лечения микоза стоп. Продолжительность наружной терапии составляет 2-4 нед. или до исчезновения клинических проявлений и еще 1 нед. после того. Препараты следует наносить на очаг поражения и еще на 2-3 см кнаружи от его краев.
При одновременном поражении волосистой части головы или ногтей системная терапия ведется по соответствующим схемам. В остальных случаях при системной терапии назначают тербинафин по 250 мг/сут в течение 2-4 нед. (в зависимости от возбудителя), или итраконазол 1 циклом пульс-терапии (по 200 мг дважды в день в течение 1 нед.). Аналогичные схемы используют при паховой дерматофитии.
Перспективы борьбы с дерматофитией в России
В настоящее время наблюдается практически непрерывный подъем заболеваемости дерматофитией. Большая часть случаев заболевания сегодня приходится на микозы стоп и онихомикозы. При этом официальная статистическая картина заболеваемости может отличаться от реальной, поскольку значительная часть больных избегает обращения в медицинские центры .
Проведенные нами исследования этиологии, эпидемиологии и клинических особенностей дерматофитии показали, что в России преобладает хроническая инфекция, обусловленная T. rubrum (т.н. руброфития) . Таким образом, большая часть случаев дерматофитии, по крайней мере, у взрослых, представляет антропонозную инфекцию, а единственный источник ее - сами больные дерматофитией. При этом руброфития, как показали современные и в том числе наши исследования, - это заболевание с многолетним течением, малой выраженностью симптомов, частой внутрисемейной передачей.
Это ставит вопрос об осуществимости полной победы над руброфитией. Главной целью лечебно-профилактических мероприятий должно стать выявление и лечение больных руброфитией. Соответственно поставленной цели мы формулируем следующие задачи :
- Активный поиск больных руброфитией . Эта задача может быть осуществлена как в рамках программ диспансеризации, так и с помощью массовых лечебно-профилактических кампаний типа «горячая линия» . Однако подобные методы сопряжены со значительными затратами и не могут быть осуществлены на федеральном уровне. Более совершенным подходом к решению данной задачи может стать эффективная санитарно-просветительная работа, ориентированная на постоянный приток пациентов в специализированные лечебные центры. Перспективным является внедрение программ самодиагностики онихомикоза и микоза стоп, повышающих мотивацию к лечению.
- Совершенствование средств терапии
. Необходимо выйти на приемлемый низкий уровень рецидивов после лечения онихомикоза, усовершенствовать и упростить схемы лечения, сделав их доступными не только дерматологам, но и врачам общей практики. С нашей точки зрения, для решения последней задачи подходит уже внедренный в клиническую практику индекс КИОТОС, дающий возможность выбора адекватной схемы терапии онихомикозов и при этом не требующий значительного клинического опыта лечащего врача. Для успешной борьбы с руброфитией силами врачей общей практики необходимо также упростить и унифицировать подходы к их лабораторной диагностике, достаточные для подтверждения диагноза. Для этого могут быть использованы прямые ПЦР-зонды для выявления T. rubrum
в клиническом материале, причем работы в этом направлении уже проводятся.
Необходимо также найти компромисс между стоимостью и эффективностью лечения, для чего может быть использована комбинированная терапия с применением кератолитиков, позволяющая избежать продолжительных курсов системной терапии.
- Разработка принципиально новых средств профилактики . Ближайшей задачей является санитарно-просветительная работа, направленная на раннюю профилактику и предупреждение руброфитии до момента развития онихомикоза, лечение которого сопряжено с большими трудностями и затратами. Необходимы дальнейшие исследования для уточнения отдельных аспектов предполагаемой стратегии борьбы с дерматофитией, работа по имеющимся направлениям. И тем более необходимо объединение усилий специалистов и деятелей науки, практикующих врачей и организаторов здравоохранения разных профилей.
1. Новое в систематике и номенклатуре грибов. Под. ред. Ю. Т. Дьякова и Ю. В. Сергеева. М.: 2003. 164-192.
2. Сергеев А. Ю., Сергеев Ю. В. Грибковые инфекции. Руководство для врачей. М.: БИНОМ-Пресс, 2003. 440 с.
3. Сергеев А. Ю., Иванов О. Л., Сергеев Ю. В., Вахлаков А. Н., Седова Т. Н., Дудник В. С. Исследование современной эпидемиологии онихомикоза. Вестник дерматологии и венерологии. - 2002; 3: 31-35
4. Сергеев А. Ю. Современные представления о патогенезе онихомикоза. Иммунопатология, аллергология, инфектология. 2000; 1: 101-110.
5. Потекаев Н. Н. Микроспория. Русский медицинский журнал. 2000; 8 (4): 189-196.
6. Сергеев Ю. В., Сергеев А. Ю. Онихомикозы. Грибковые инфекции ногтей. М.: Гэотар медицина. 1998, 126 с.
7. Сергеев А. Ю. Грибковые заболевания ногтей. М.: Национальная академия микологии - Медицина для всех. 2001.- 164 С.
8. Сергеев Ю. В., Сергеев А. Ю., Мокина Е. В. Бучинский О. И. Горячая линия: Первая массовая кампания по выявлению и лечению больных с онихомикозом. В кн.: успехи клинической иммунологии и аллергологии. (под ред. А. В. Караулова). М.: 2002.- С. 355-363.
9. Руководство по лабораторной диагностике онихомикозов. Под ред. А. Ю. Сергеева. М.: Гэотар медицина. 2000, 154 с.
10. Сергеев Ю.В., Потекаев Н.С., Лещенко В.М., Ларионова В.Н.. Ламизил: совершенствование терапии онихомикозов, вызванных дерматофитами // Вестник дерматологии и венерологии. 1995; 5: 54-56.
11. Потекаев Н. С. Курдина М. И., Потекаев Н. Н. Ламизил при микроспории. Вестн. дерматол. 1997; 5: 69.
12. Сергеев Ю. В., Сергеев А. Ю., Лещенко В. М. Современная программа борьбы с дерматомикозами в России. В кн.: Успехи медицинской микологии. (под ред. Ю. В. Сергеева) М.: 2002. Т. 2. С. 160-162.
Дерматофития – это распространенное дерматологическое заболевание. Патология имеет инфекционную этиологию. Возбудителями болезни являются грибки, относящиеся к большому подклассу дерматофиты.
Дерматофития бывает нескольких типов. Бывают кератомикоз, паховая эпидермофития, руброфития, эпидермофития стоп, фавус, черепитчатый микоз, гистоплазмоз, кандидоз, эритразма и пр.
Болезнь устранить можно только медикаментозным путем. Какие-либо хирургические вмешательства производить бессмысленно. Для устранения воспалительного процесса и подавления жизнедеятельности грибков применяются противогрибковые препараты.
О чем в этой статье?
Возбудители и причины недуга
Дерматофития гладкой кожи является инфекционным заболеванием. Патология не может развиться вследствие несбалансированного питания, вредных привычек, плохой наследственности – это все мифы.
На самом деле вредные привычки можно отнести лишь к предрасполагающим факторам, но никак не к основной причине развития болезни. Итак, почему же развивается дерматофития и кто является ее возбудителем?
Основной причиной недуга является инвазия патогенными микроорганизмами. Нередко грибковые микроорганизмы передаются бытовым путем – через полотенце, общие кухонные предметы, средства гигиены.
Возбудителей дерматомикоза можно разделить на три основные группы, в числе которых:
- Microsporum.
- Epidermorhyton.
- Trichophyton.
Медики отмечают, что благоприятной температурой для размножения этих микроорганизмотв считается 26-30 градусов по Цельсию, поэтому дерматомикоз значительно чаще развивается у лиц, проживающих в условиях тропического климата.
Большую роль играет иммунитет. Если у человека есть сбои в работе иммунной системе, то грибковое заболевание будет протекать сложнее. Более того, иммунодефицит нередко приводит к хронизации инфекционного процесса.
Предрасполагают к дерматофитии несбалансированное питание, вредные привычки, гормональные нарушения, сахарный диабет, повышенная потливость и избыточная масса тела.
Виды дерматофитии
Паховая
Паховая дерматофития встречается нечасто. По статистике, данному заболеванию наиболее подвержены мужчины. Передается грибковая инфекция во время полового контакта. Причем интересен тот факт, что даже барьерная контрацепция может не уберечь от недуга.
Дело в том, что дерматофиты чаще всего «обитают» на лобке. Презервативы не защищают человека от проникновения инфекции в кожные складки, поэтому кондомы не являются 100% гарантией того, что человек полностью защищен.
Паховая дерматофития проявляет себя следующими признаками:
- Появление сыпи в области паха. Иногда поражается промежность и анальное отверстие. Обычно распространение сыпи происходит при отсутствии своевременного лечения.
- Зуд в области половых органов.
- Местное жжение.
- Болезненность при пальпации.
Первичные очаги микоза внешне напоминают розовые пятна с четкими границами. Со временем пятна начинают сливаться и образовывать крупные очаги. Могут формироваться чешуйки, корочки, различные пузырьки и даже нагноения.
При отсутствии своевременного лечения грибковая инфекция начинает распространяться по всему телу.
Микоз стоп и кистей
Дерматофития стоп, межпальцевого пространства и кистей встречается очень часто. Обычно данное заболевание развивается вследствие несоблюдения правил гигиены, либо же контакта с личными вещами зараженного.
Возбудителями микоза стоп/кистей могут быть практически все дерматофиты, в том числе Кандиды, микроорганизмы из рода Malassezia. Грибок стоп редко сопровождается повреждением глубоких слоев дермы – они, как правило, остаются «нетронутыми».
Характерными признаками заболевания являются:
- Утолщение и повышение сухости кожного покрова. На стопах кожа может уплотняться, что называется «до грубых мозолей». Нередко образовываются трещинки, повышается вероятность присоединения вторичных инфекций.
- Пластинчатое или же муковидное шелушение кожного покрова в месте поражения.
- Лейконихия. Появляется не всегда. Под данным термином подразумевают явление, при котором на ногтевых пластинах образовываются белые полоски или пятна.
- Зуд и жжение.
- Изменение цвета дермы в месте поражения.
- Гиперемия (местное повышение температуры тела).
- Появление сухих папул. Не исключено возникновение синюшных бляшек.
При поражении стоп/кистей в 95% случаев грибковая инфекция распространяется на ногтевые пластины.
Дерматомикоз волосистой части головы
 Дерматофития волосистой части головы встречается достаточно часто у детей. Возбудители недуга попадают на кожные покровы при контакте с вещами зараженного человека. Но «подхватить» недуг можно и при контакте с зараженными животными или же из почвы.
Дерматофития волосистой части головы встречается достаточно часто у детей. Возбудители недуга попадают на кожные покровы при контакте с вещами зараженного человека. Но «подхватить» недуг можно и при контакте с зараженными животными или же из почвы.
Большую роль играет иммунный фактор. Дерматофития головы чаще всего развивается при сниженном уровне иммунитета. Именно этим объясняется широкая распространенность инфекционного заболевания среди детей.
Симптоматика микоза:
- Появление очагов алопеции (облысения) на голове.
- Повышение ломкости волос.
- Перхоть.
- Появление черных точек в местах облысения.
- Повышение жирности волос.
- Шелушение кожного покрова.
При остром течении инфекционного процесса появляются гнойные очаги, отделяется слизистый экссудат, образовываются корочки. Очаги поражения могут достигать 4-5 сантиметров в диаметре.
Грибок ногтей
Ноготь поражается дерматофитами очень часто, особенно если инфекция уже распространилась на ладони, межпальцевое пространство, стопы, кисти. Поражение ногтевых пластин легче всего поддается лечению, и, к тому же, имеет наиболее ярко выраженную симптоматику.
Основным проявлением грибка является изменение цвета ногтя. Обычно он приобретает желтый или коричневый цвет. В некоторых случаях ногтевая пластина становится черной, зеленой или белой.
Помимо изменения цвета ногтей, у зараженного человека наблюдаются:
- Появление нарывов возле ногтевого ложе.
- Деформация ногтевых пластин. Они начинают слоиться, легко крошатся, меняют свою форму. Часто ногтевые пластины врастают, и их приходится удалять хирургически.
- Зуд и жжение.
- Появление
- Истончение ногтевых пластин.
При отсутствии должного лечения ногти в конечном счете атрофируются и происходит их полное разрушение.
Как лечить дерматофитию?
Народные методы
При дерматофитии ногтя лечение можно производить в домашних условиях. Народные методы не менее эффективны и при грибковых поражениях паховых складок, волосистой части головы, стоп, кистей, межпальцевого пространства.
В список эффективных средств от грибка входят:
- Компрессы с соком алоэ. Прикладывать к пораженному участку 2-3 раза в день.
- Отвар из календулы и мать-и-мачехи. Рекомендуется принимать внутрь для повышения иммунитета. Оптимальная дневная доза – 150 мл.
- Настойка левзеи. Является мощным иммуностимулятором, обладает антисептическим и противогрибковым действием. Рекомендуется принимать 10-15 капель 3 раза в сутки.
- Содовые ванночки. Принимать рекомендуется при грибке ногтей, стоп, межпальцевого пространства, ладоней. Достаточно в теплую воду добавить 3-4 столовые ложки соды, после чего принимать ванночку 20-30 минут. Повторять процедуру по 4-5 раз в день.
- Ванночки с маслом чайного дерева. Добавить в воду примерно 100-150 мл масла. Принимать теплую ванночку не менее 20 минут. Повторять процедуру 3 раза в сутки.
- Примочки с перекисью водорода. Данное средство рекомендовал к применению доктор Неумывакин. По словам профессора, пероксид водорода способен уничтожить практически любых дерматофитов. Медик рекомендует смачивать ватный тампон в перекиси, после чего прикладывать к пораженному очагу на 10-15 минут. Повторять процедуру следует ежедневно 2-3 раза.
Перед применением народных средств обязательна консультация врача, так как вышеперечисленные снадобья при определенных условиях могут быть вредны.
Медикаментозная терапия
Дерматофитию принято лечить консервативно. В обязательном порядке пациентам назначаются противогрибковые медикаменты, обладающие выраженным фунгицидным и фунгистатическим действием.
При лечении детей и взрослых могут использоваться и капсулы, и мази для наружного применения, и противогрибковые лаки, и спреи. Конкретные препараты выбираются исходя из типа микоза и вида возбудителя. Чтобы подобрать подходящие средства, надо в обязательном порядке сдать соскоб на грибок.
Рассмотрим каждую форму выпуска препаратов отдельно:
- Капсулы. Преимущественно используются при поражении гладкой кожи, волосистой части головы, паха. Значительно реже назначаются лицам, страдающим от грибка стоп, ногтей, ладоней. Самыми эффективными капсулами считаются Фуцис, Итракон, Нистатин, Дифлюкан, Ирунин, Итраконазол, Клотримазол.
- Мази, гели, кремы. Назначаются обычно при , межпальцевого пространства, ногтей. Судя по отзывам, самые недорогие и эффективные препараты данного сегмента – это Клотримазол, Экзодерил, Нитрофунгин, Ламизил, Микосептин.
- Спреи. Используются при лечении дерматомикоза ног и ногтевых пластин. Самыми эффективными аэрозолями считаются Ламизил, Термикон, Ламикон.
- Лечебные лаки. Используются для лечения грибка ногтей. Наиболее действенными признаны Батрафен, Офломил, Лоцерил. В период использования лаков запрещено делать маникюр/педикюр. Противогрибковые препараты данного сегмента разрешено использовать в профилактических целях.
Наряду с противогрибковыми медикаментами могут быть использованы антисептики, иммуномодуляторы и поливитаминные комплексы. Назначаются опционально.
Избыток тепла и влаги создает благоприятную среду для роста грибов.
Дерматофиты распространяются при контакте с инфицированными животными или людьми, а также с зараженными предметами бытового обихода.
Дерматофития гладкой кожи - распространенная поверхностная грибковая инфекция гладкой кожи, для которой характерны четко отграниченные кольцевидные очаги с разрешением в центре, эритемой и шелушением по периферии.
Дерматофиты: виды Trichophyton, Microspornm и Epidermophyton.
Диагностика дерматофитии гладкой кожи
Диагноз
устанавливается на основании данных анамнеза, осмотра и микроскопии.
Морфология: четко отграниченный кольцевидный очаг с разрешением в центре, эритемой и шелушением по периферии. Концентрические очаги являются высокоспецифичными (80%) для дерматофитных инфекций.
Другие характерные признаки: зуд в пораженных участках.
Очаги могут располагаться на любом участке тела, включая лицо и подмышечные области.
Нераспознанная или tinea incognito - дерматофитная инфекция, которая не была ранее распознана врачом/пациентом, при этом для лечения очага применялись местные стероиды. При применении стероидов дерматофит продолжает расти, создавая косметические проблемы. В некоторых случаях инфекция вызывает гиперпигментацию.
Дерматофития гладкой кожи может захватывать обширные участки тела.
Микроскопия с КОН полезна для подтверждения клинических данных или в случае неясного диагноза. Для этой цели с периферического и эритематозного участка очага, используя край предметного стекла или скальпель, берут соскоб. Чтобы получить достаточное количество рогового слоя, не вызвав при этом крово течения, процедура должна выполняться с нажимом. При неправильном взятии материала, а также в случаях, когда пациент использует местные противогрибковые препараты или микроскопия выполнена неопытным специалистом, можно получить ложно отрицательный результат.
Для более быстрого растворения эпителиальных клеток без нагревания используется КОН с диметилсульфоксидом (ДМСО). Можно применять грибковый краситель.
Соскобы кожи с проведением культурального анализа - «золотой стандарт», но более дорогостоящая процедура, кроме того, для выращивания культуры может потребоваться около двух недель.
Если тест с КОН и культуральный анализ отрицательные, а клиническая картина все-таки указывает на грибковую инфекцию, следует выполнить биопсию, отправив полученный материал в формалине в лабораторию для окрашивания по Шиффу.
Дифференциальная диагностика дерматофитии кожи
Кольцевидная гранулема - воспалительный доброкачественный дерматоз неизвестного происхождения, для которого характерны как дермальные, так и кольцевидные папулы.
Для псориаза характерны бляшки с чешуйками на раз-гибательных поверхностях туловища. Иногда бляшки имеют кольцевидную форму. Инверсный псориаз в интертригинозных зоназ также может имитировать дерматофитию гладкой кожи.
При эритеме кольцевидной центробежной возникают шелушащиеся красные кольца с участком нормальной кожи в центре, при этом шелушение следует за эритемой по мере расширения кольца, в то время как при дерматофитии шелушение идет впереди эритемы.
При инфицировании кожной мигрирующей личинкой наблюдаются серпигинозные ходы, проложенные личинкой кривоголовки, которые могут иметь кольцевидный рисунок и ошибочно приниматься за дерматофитию гладкой кожи.
Для нумулярной экземы характерны округлые монетовидные красные шелушащиеся бляшки без разрешения в центре.
Эритразма локализуется в подмышечных и паховой областях, не имеет кольцевидной конфигурации и разрешения в центре. Под лампой Вуда светится кораллово-красным светом.

Лечение дерматофитии кожи
В случае возникновения дерматофитии на ограниченных участках гладкой кожи применяются местные противогрибковые препараты.
Хотя в терапии дерматофитии стоп и гладкой кожи эффективны практически все местные противогрибковые препараты, клинические данные указывают на лучшую эффективность аллиламинов (тербинафин) по сравнению с дорогостоящими азолами.
Исследования показывают, что 1% крем или раствор тербинафина (один раз в день в течение семи дней) высокоэффективен при дерматофитии гладкой кожи и паховой дерматофитии. При применении 1% крема (известного в свободной продаже под названием «Ламизил») степень микологической эффективности достигала 84,2% по сравнению с 23,3% при плацебо.
Среднее количество курсов, необходимых для лечения, составило 1,6.
Если дерматофития гладкой кожи занимает обширные участки тела терапией первой линии считаются системные противогрибковые препараты. Однако если размер области поражения ограничен, не будет ошибкой попытка местной терапии. Пациентке с нераспознанной дерматофитией для разрешения инфекции потребовалась системная терапия. К сожалению, поствоспалительная гиперпигментация окончательно не разрешилась.
Рандомизированное исследование с группой контроля показало, что при лечении дерматофитии гладкой кожи и паховой дерматофитии итраконазол в дозе 200 мг перорально при ежедневном приеме в течение одной педели был также эффективен, безопасен и хорошо переносился, как итраконазол в дозе 100 мг в течение двух недель.
В одном из исследований пациентов с лабораторным диагнозом дерматофитии гладкой кожи и паховой дерматофитии произвольно разделили на две группы, которые получали либо 250 мг тербинафииа один раз в день, либо 500 мг гризеофульвина один раз в день в течение двух недель. Эффективность для тербинафииа была выше на шестой неделе.
Итак, если необходим системный препарат, клинические данные свидетельствуют в пользу применения
- Тербинафииа в дозе 250 мг ежедневно в течение двух недель,
- Итракоиазола в дозе 200 мг ежедневно в течение одной недели,
- Итракоиазола в дозе 100 мг ежедневно в течение двух недель.
Пациенту рекомендуется содержать кожу в сухости и чистоте. Инфицированных домашних животных необходимо лечить.
При трудно поддающемся лечению и распространенном заболевании повторный визит к врачу назначается через 4-6 недель. При вероятности бактериальной суперинфекции контрольный осмотр должен быть проведен раньше.
Клинический пример дерматофитии гладкой кожи . Шестилетнюю девочку привели к врачу по поводу круглого зудящего очага, возникшего на теле. Впервые высыпание обнаружено две недели назад. У домашней кошки было замечено несколько участков облысения. Обратите внимание на концентричные круги с шелушением, эритемой и разрешением в центре. Под лампой Вуда очаг светился зеленым цветом, при анализе с КОН выявлены разветвляющиеся и септированные гифы. Ребенку назначили местный противогрибковый крем два раза в день, и через 3-4 педели дерматофития разрешилась.
Дерматофития — крайне распространенное кожное заболевание, диагностика которого вызывает некоторые трудности, связанные со схожестью болезни с другими кожными патологиями. Лечение требует кардинальных методов и достаточно продолжительного периода времени.
Возбудителями дерматофитии являются плесневые грибки семейства Arthodermataceae. Всего они имеют 43 разновидности, 30 из которых способны вызвать кожные заболевания.
Все чаще ученые называют грибковые инфекции чумой двадцать первого века. И такое сравнение имеет под собой серьезные основания:
- распространение инфекции является чрезвычайно стремительным;
- медикаментозные методы лечения на сегодняшний день все еще оставляют желать лучшего;
- все формы и виды грибковых заболеваний все еще не выявлены.
Основные разновидности дерматофитии
Дерматофития имеет множество форм и разновидностей, что вызывает определенные трудности в ее диагностике. Распознать источник поражения тканей можно только в лабораторных условиях, поверхностный осмотр кожных покровов, как правило, не дает никаких результатов.
Виды заболевания различают в зависимости от следующих факторов:
- Вид поражаемых тканей.
- Локализация поражения.
Определение по виду поражаемой ткани
- эпидермофития: затрагивается роговой слой эпидермиса;
- трихофития: поражается роговой слой эпидермиса и волосяные покровы;
- онихомикоз: страдают ногтевые пластины.

информация для прочтения
Определение по локализации поражения
Грибковая инфекция может поражать кожу следующих участков тела:
- стопы и кисти;
- паховая зона;
- гладкая кожа и крупные складки;
- туловище.
Соответственно, заболевание классифицируется в зависимости от мест поражения. Например, дерматофития гладкой кожи или паховая дерматофития.
Примечание. Различают еще один вид заболевания: неопределенная дерматофития. Как можно судить по названию, она не имеет определенной зоны поражения.

Дерматофития стоп
Дерматофития стоп — наиболее распространенное заболевание среди всех видов дерматофитоза. Как утверждает статистика, примерно 70% всех людей планеты в определенный период жизни были заражены возбудителем грибковой инфекции.
Грибок стоп имеет следующие особенности:
- редко встречается в детском (доподростковом) возрасте;
- чаще заболеванием страдают мужчины, чем женщины.

Виды дерматофитии стоп:
- Межпальцевая дерматофития . Очаги развития наблюдаются в межпальцевых промежутках, в запущенных формах они переходят на подошву. Различается сухой тип заболевания, при котором преобладает шелушение, и влажный, характерный постоянной мацерацией, то есть — намоканием пораженных поверхностей.
- Мокасиновая дерматофития . Проявляется сильным шелушением подошвенной и боковой части стоп. Чешуйки при этом имеют белый или зеленоватый цвет.
- Воспалительная форма дерматофитии характерна появлением волдырей и везикул на пораженных поверхностях кожи.
Важно! Стоит отметить, что при любой форме дерматофитии стоп наблюдается сильный, практически невыносимый зуд, который при расчесывании только усиливается, а пораженные места быстро краснеют.

Паховая дерматофития
В основном этот тип грибкового заболевания проявляется у мужчин, реже — у женщин и детей. Основные признаки — покраснение, шелушение и сильный зуд. В запущенных случаях появляются волдыри. Как правило, локализуется раздражение кожи именно в паховой зоне. Тем не менее, очаги поражения часто переходят на область живота и околопаховые участки бедер.
Клиническая картина — красные шелушащиеся бляшки разного размера. Иногда они имеют вид лишая, разрастаясь одна внутри другой.
При отсутствии лечения паховой дерматофитии она может длиться от нескольких месяцев до нескольких лет.

Важно! Часто паховая дерматофития сопровождает грибковое поражение стоп, так как в большинстве случаев возбудитель инфекции переносится руками с ног в паховую зону. Этот фактор является определяющим при возникновении заболевания, когда отсутствует элементарное соблюдение норм гигиены.
Этот тип заболевания отличается специфической клинической картиной, потому в большинстве случаев дерматолог может его выявить даже при поверхностном осмотре . Но заболевание иногда внешне очень напоминает проявления эритразмы. В данном случае диагностику проводят с использованием лампы Вуда.

Дерматофития кистей
Дерматофития на руках — достаточно распространенный тип заболевания. Грибковое высыпание на руках локализуется, как правило, на доминирующей кисти, и носит хронический характер. Тип высыпания — папулы и везикулы. Как и при других типах дерматофитии, наблюдается сильный зуд, особенно — при попадании воды на пораженные участки. При расчесывании могут наблюдаться кровянистые выделения, переходящие в гнойные раны, если не применять правильного лечения.
Участки локализации — внутренние части ладоней и боковые поверхности пальцев. Помимо возникновения папул, наблюдается покраснение кожи на четко ограниченных участках, а также — постоянное шелушение.
Примечание. Дерматофития кистей рук приносит пациентам особенные неудобства, так как эти участки кожи постоянно контактируют с водой, что усиливает неприятные ощущения и вызывает обострения заболевания.

Дерматофития гладкой кожи
До недавнего времени не была распознана и классифицирована учеными как отдельный вид грибкового заболевания. Ее внешние признаки напоминают другие типы дерматофитии, тем не менее — не имеют определенных мест локализации, и, как правило, возникают на участках кожи, на которых не растут волосы . Это — шея, живот, внутренние поверхности конечностей, спина, некоторые зоны лица, например — виски или щеки.
Часто данный вид заболевания поражает крупные складки кожи. Это — паховая зона, обратная сторона коленей и локтей.

Диагностика дерматофитии
На вопрос «Что такое дерматофития и как ее лечить?», можно ответить только после лабораторного исследования соскобов с пораженных участков кожи. При микроскопическом осмотре таких материалов, как кожа, ногти, волосы, можно заметить грибковые массы, которые и являются возбудителями заболевания.
Диагностика всех видов дерматофитии требует одинаковых процедур. Это:
- сбор анамнеза;
- внешний осмотр пациента;
- иногда — осмотр с лампой Вуда.
Важно! Некоторые виды дерматофитии легко спутать с другими типами кожных заболеваний, потому лечение нужно начинать с квалифицированной диагностики, в противном случае можно добиться лишь усугубления состояния пациента.

Основной метод диагностики дерматофитии — лабораторное исследование образцов кожи на предмет наличия грибковых микроорганизмов
Лечение дерматофитии
Следует отметить, что практически все виды дерматофитии лечатся одинаково. Специалистом назначается курс противогрибковой терапии. Значение в данном случае имеет лишь степень запущенности заболевания. В зависимости от этого может быть предписан прием курса противогрибковых (антимикотических) препаратов и/или антибиотиков.
В обязательном порядке применяются местные антибактериальные и противогрибковые средства. Если на пораженные участки кожи попала инфекция, следует применять также антисептические средства.
К наиболее эффективным средствам местного действия при дерматофитии относится 1% раствор или крем Тербинафина. Рекомендуемый курс лечения — 2-3 раза в день в течение недели.

Лечение дерматофитии должно быть комплексным, одна из его составляющих — это применение местных средств
Если необходимо применение системных препаратов, специалистами рекомендуются следующие средства:
- Тербинафин;
- Итраконазол.
В обязательном порядке кожу следует держать в чистоте и сухости. Если в доме есть инфицированные животные — их нужно вылечить. Если лечение не приносит должных результатов, рекомендуется повторно провериться у врача через 4-6 недель.
Профилактики дерматофитии
Несомненно, дерматофития — инфекционное заболевание, отличающееся достаточно высокой степенью заражения.

Соблюдение норм гигиены — важнейшее условие для предотвращения дерматофитии
Тем не менее, его развитие можно предотвратить, придерживаясь элементарных норм гигиены:
- использование только чистого нижнего и постельного белья, в том числе — и полотенец;
- ежедневный прием душа или ванны;
- частое мытье рук;
- ежедневная смена нижнего белья и носков;
- после водных процедур рекомендуется вытирать ноги насухо.
Важно! Грибковая микрофлора любит влажную и теплую среду. Поэтому необходимо следить за состоянием обуви, особенно — закрытой, в теплый период времени.
Стоит помнить, что основные причины дерматофитии — несоблюдение норм гигиены, потому следует относиться особенно внимательно к таким моментам, как посещение мест общественного пользования (бани, бассейны и др.). Ведь «подхватить» грибок может практически каждый.
Не следует считать, что дерматофития туловища – это какое-то определенное заболевание, поскольку это целая группа болезней, которые вызываются различными грибками, могут проявляться различными симптомами, по-разному лечатся и имеют различное медицинское и социальное значение.
Объединяющим фактором является то, что все дерматофитии туловища имеют характерную локализацию (к ним не относят грибковое поражение волосистой части головы, паховых складок, ладоней, стоп и ногтей), а также вызываются именно грибками, а не другими микроорганизмами (бактериями, вирусами, простейшими).
Почему возникает грибковое поражение?
- Trichophyton rubrum;
- Trichophyton mentagrophytes;
- Microsporum canis;
- Microsporum gypseum.
Реже заболевание вызывается другими грибками. В то же время часть микроорганизмов способна привести только к поражению волосистой части головы, например, и не вызывает эпидермофитии.
Но помимо собственно причины возникновения заболевания, существует еще и ряд предрасполагающих факторов. Все мы знаем, что грибковые заболевания наблюдаются хоть и часто, но далеко не у всех, хотя контактируют с возбудителем практически все люди.
Предрасполагающими факторами, которые могут способствовать развитию грибкового поражения кожи, являются:
- Снижение иммунитета на фоне неполноценного питания, хронического стресса, врожденного иммунодефицита или при наличии ВИЧ;
- Неполноценный уход за кожей, повышенная потливость и смещение рН в кислую сторону могут стать причиной более простого проникновения грибка в кожу и его быстрого распространения;
- Наличие повреждений кожи, через которые проникает возбудитель;
- Несоблюдение правил личной гигиены при посещении общественных мест (бань, саун, спортивных залов, бассейнов);
- Контакт с зараженными уличными животными или домашними питомцами, которые были поражены грибковой инфекцией.
Признаки микоза на коже туловища
Мы разобрались, что такое дерматофития туловища, а теперь необходимо понять, какими именно симптомами может проявляться это заболевание. Определенные клинические проявления могут меняться в зависимости от возбудителя заболевания. Различные грибки приводят к появлению разных симптомов, но отличия зачастую настолько незначительны, что их не удается отличить даже врачу при детальном осмотре, поэтому для окончательного подтверждения диагноза необходимо выполнение соответствующих обследований.


И все же дерматофития тела проявляется рядом общих симптомов, среди которых следует назвать:
- Появление пятна покраснения на коже;
- Наличие единичных или множественных пятен;
- В центре пятна всегда наблюдается менее выраженное воспаление (проявляется красноватой и шелушащейся кожей при дерматофитии туловища), а по краям – более выраженное;
- Край пятна возвышен, может быть покрыт папулами или пустулами;
- Наблюдается шелушение кожи, преимущественно по краям;
- Очаг поражения может постепенно увеличиваться;
- В некоторых случаях наблюдается зуд, в других – пятно может никак не беспокоить;
- Боль в месте поражения отсутствует, поэтому пятно долгое время может оставаться незамеченным.
Диагностика
Дерматофитию туловища следует отличать от многих других заболеваний, которые также могут проявляться очагами покраснения и шелушения кожи, среди них:
- бактериальное воспаление кожи;
- кольцевидной эритемой;
- в некоторых случаях с .
Только лишь клиническая картина не всегда дает возможность провести дифференциальный диагноз, несмотря на то, что дерматофитии туловища пятна могут локализоваться где угодно, тогда как при псориазе имеют четкую локализацию, а при нейродермите, например, наблюдается выраженная субъективная симптоматика, которой нет при дерматофитии.
Для постановки точного диагноза недостаточно предположить просто наличия дерматофитии туловища, поскольку большое значение для правильного подбора терапии имеет еще и вид возбудителя. Поэтому всегда выполняется соскоб с участка поражения. Исследование под микроскопом роговых чешуек позволяет обнаружить гифы определенного грибка и поставить точный диагноз.
Лечение дерматофитии туловища
Лечение грибкового поражения кожи предполагает использование местных и системных препаратов. Местные средства – мази и крема с противогрибковыми компонентами. Наиболее широко используются препараты группы азолов (самый известный из них – кетоконазол), но местная терапия оказывается достаточно эффективной только в случае острого течения микоза кожи.
При хроническом дерматомикозе всегда необходимо применение системных препаратов. Нередко используют препараты широкого спектра действия, но в некоторых случаях они оказываются неэффективными, а вот более узкие по своему спектру средства обеспечивают достижение лучшего клинического эффекта. Поэтому решение о назначении той или иной терапии должно приниматься после полноценного обследования и постановки точного диагноза, а не на основании только лишь клинической картины без какой-либо диагностики.
Применение только лишь противогрибковых препаратов (причем как местных, так и системных) может не принести результата в случае выраженного подавления иммунитета, в случае наличия большого количества сладостей в рационе (смещают рН кожи в кислую сторону) и действии некоторых других факторов.
В связи с этим лечение всегда должно назначаться врачом, быть комплексным и основываться на характере поражения кожи (том или ином виде возбудителя дерматомикоза), самолечение может оказаться не только неэффективным, но и опасным.
Народные методы лечения
Бороться с дерматофитией туловища народными методами оказывается довольно сложно. Если при многих формах этого заболевания не помогают даже специализированные мази, содержащие противогрибковые компоненты, то что говорить о народных средствах, имеющих преимущественно противовоспалительное действие.
В большинстве своем народные рецепты направлены не на причину (грибковое поражение), а на симптомы заболевания (покраснение и зуд). Противовоспалительное действие ромашки, календулы, пихты и коры дуба позволяет использовать отвары и настои из этих компонентов для лечения дерматофитии.
Применяются преимущественно ванночки и компрессы, но изолированное использование таких подходов не может быть рекомендовано, поскольку, несмотря на некоторое уменьшение симптомов, причина не может быть устранена. Народные методы применяются исключительно в качестве дополнения к основной терапии при отсутствии противопоказаний (прежде всего, речь идет об аллергических реакциях).
Профилактика
Мероприятия по профилактике дерматофитии гладкой кожи сводятся к мерам предупреждения контакта с грибком и повышение иммунитета. К ним следует отнести:
- Строгое соблюдение правил гигиены во время посещения общественных заведений (использование личной обуви и полотенец);
- Правильный уход за кожей, регулярная смена белья, борьба с излишней потливостью;
- Соблюдение режима труда и отдыха, правильное питание, отказ от вредных привычек.
Залогом эффективной вторичной профилактики дерматофитии туловища является своевременное выявление очагов поражения, полноценное обследование для постановки правильного диагноза и проведение комплексного лечения.
Фото












